Содержание:
Профилактические меры
Полностью обезопасить себя и своего ребёнка от появления синусита, который проявится в каждой из пазух практически невозможно. Однако можно снизить шансы на то, что риносинусит начнет свое развитие. Для этого необходимо придерживаться ряда несложных правил. Стоит помнить, что от качества их соблюдения зависит исход всей ситуации.
Важно следить за собственным здоровьем и контролировать состояние защитных функций организма. Нельзя переохлаждаться или находиться на сквозняках
Всегда одевайтесь по погоде и не спешите снять с себя одежду весной.
Очень полезно приступить к закаливаниям при помощи контрастного душа. Это дает возможность предельно быстро и качественно усилить сопротивляемость вашего организма к факторам воздействия внешней среды.
Если вы заметили, что риносинусит появляется очень часто, то есть вероятность того, что причина его образования кроется в анатомических проблемах вашего организма. Это может быть искривление носовой перегородки и прочие проблемы такого характера.
https://youtube.com/watch?v=_ul6jCZfXOI
В такой ситуации лечение будет проходить в кабинете у хирурга. В остальных случаях необходимо обратиться к ЛОРу, который проведет тщательную диагностику и составит план эффективного лечения. Если четко придерживаться всех правил и тщательно лечить болезнь, то она отступит быстро и не посетит вас вновь. Будьте здоровы.
Эффективность лечения синусита
Терапия двухстороннего синусита проходит на основании симптомов воспаления, причины его возникновения. В нее включают прием медикаментов, растительных препаратов и физические методы лечения.
Аптечные препараты
Действие основных медикаментозных средств направлено на снятие отека в пазухах носа при двустороннем синусите. К сосудосуживающим препаратам относят:
- Капли и спрей Отривин имеют сбалансированный состав, близкий по рН к полости носа. Средство хорошо увлажняет, уменьшая симптомы сухости и раздражения. Им лечат синусит у ребенка старше шести лет, впрыскивая жидкость три-четыре раза в день.
- Санорин, в виде капель и эмульсии, действует продолжительно, уменьшая отечность слизистых, облегчая носовое дыхание. Но его применять более одной недели при воспалениях пазух носа не рекомендуют.
- Каплями, спреем или гелем Виброцил излечивают острые и хронические формы синусита как у взрослых, так и у ребенка старше шести лет.
- Нафтизин применяют редко, когда лечение другими препаратами неэффективно.
Кроме средств местного действия, назначают и таблетки антибактериального действия – Цефтриаксон, Кларитромицин. При остром синусите, сопровождающемся высокой температурой тела, необходимо принимать таблетки Ибупрофена или Парацетамола.
Обязательно включают в комплекс препаратов спреи для промывания пазух носа с морской водой типа Аквамарис.
Методы физиотерапии
Острые стадии болезни, в том числе полисинусит, нельзя вылечить без применения физиотерапевтических методов. Из них быстро снимают воспаление в пазухах носа аппараты:
- низкоинтенсивной УВЧ-терапии;
- высокоинтенсивной СМВ-терапии;
- лазеротерапии красного и инфракрасного излучения;
- ультразвукового лечения.
На бактерии, угнетающе действуют препараты, вводимые с помощью электрофореза, дарсонвализации. Направлены на укрепление иммунитета методы магнитотерапии, лазерного облучения крови, талассотерапии с помощью морской воды, грязей, воздушных ванн.
Противопоказано использовать физические методы тогда, когда у пациента не отходит гнойный секрет из пазух носа, в них образовались кисты, доброкачественные и злокачественные опухоли.
Лечение двухсторонних синуситов проводят в санаториях Краснодарского края, Крыма. Положительно проходит реабилитация пациентов в грязелечебницах и на курортах, расположенных в сосновых борах.

Регулярные обострения синусита, которые плохо излечиваются консервативными методами, требуют хирургического вмешательства. Часто пациентам делают прокол инфицированных пазух, откачивая гнойную жидкость.
Средства народной медицины
Лечение двустороннего синусита может быть эффективным на начальной стадии болезни, когда появился насморк. И здесь на помощь придут растительные средства.
Хорошо прочищает гайморовы полости сок листьев каланхоэ. Его разводят пополам с водой и закапывают в нос.
Ингаляции с несколькими каплями масла эвкалипта быстро снимают заложенность носа. Поможет устранить отек и улучшить кровообращение, измельченный в кашицу чеснок, который прикладывают к ноздрям и вдыхают фитонциды. Сок чеснока смешивают с растительным маслом и закапывают средство в каждую ноздрю. Подобно действует на вирусы и сок лука репчатого.

Для устранения воспаления слизистых надо промывать нос настоем первоцвета весеннего. Две ложки цветов заваривают стаканом кипятка, настаивают и используют по назначению. Подобным действием обладает и настой репейничка обыкновенного.
Сок алоэ древовидного – одно из эффективных средств при двусторонних синуситах. Несколько капель его, смешивают с теплой водой или оливковым маслом, закапывая по две капли ежедневно. Заложенность носа исчезает после недели использования растительного средства.
Используют при синуситах и прогревание области придаточных пазух. Так, сваренное вкрутую яйцо, прикладывают на воспаленный участок на несколько минут.
Все лечение воспаления придаточных пазух носа должно проходить под руководством врача, нельзя заниматься им самостоятельно.
Виды двухстороннего гайморита
Несмотря на похожую клиническую картину гайморита, заболевание все же делится на несколько видов. Врачу необходимо определить, каким именно гайморитом страдает пациент, чтобы подобрать верное лечение. Определяют такие виды заболевания:
- острый двусторонний гайморит. Начинается как синусит, локализованный в верхнечелюстной части. Если упустить его, используя несвоевременное или неверное лечение, то слизь будет застаиваться в пазухах, не имея возможности выйти из-за отечности, постепенно становясь гнойной субстанцией. В результате симптомы обычного насморка усиливаются, повышенная температура тела держится постоянно. Вследствие острого двухстороннего гайморита гной открывает доступ бактериям, и уничтожить инфекцию из носовых пазух полностью становится крайне сложно;
- двухсторонний катаральный гайморит. В начальной стадии заболевания сильно затрудняется дыхание, нос постоянно заложен, а голос становится гнусавым, при этом чувство обоняния слабеет или совсем притупляется. Зачастую отекают щеки и глазное нижнее веко, а температура тела вырастает до 38 градусов, при этом других явных причин для ее повышения нет. У заболевшего катаральным гайморитом человека появляется плохое самочувствие, слабость, вялость и апатия, он быстро устает, не может сконцентрироваться на работе, ухудшается сон и аппетит;
- двухсторонний гнойный гайморит. В основном проявляется в хронической форме. По причине того, что гайморовы пазухи находятся очень близко к головному мозгу, потому необходимо максимально быстро определить заболевание и его форму, чтобы не допустить негативных последствий. Если упустить стадию, когда гайморит можно вылечить медикаментозно, будет необходимо хирургическое вмешательство в виде прокола пазухи. Метод весьма радикальный, однако позволяет удалить гнойную массу, скопившуюся в пазухах носа, произвести дезинфекцию слизистой носоглотки, а также не дать ей распространиться. Гнойный гайморит в крайней стадии может привести к таким последствиям, как потеря обоняния или зрения, воспаление в оболочках головного мозга или в нем самом;
Двухсторонний гайморит опасен тем, что симптомы сильно похожи на признаки простуды, из-за чего заболевший часто обходится без помощи врача, пытаясь вылечиться собственными силами. В результате чего заболевание запускается и переходит в острую стадию.
- двухсторонний экссудативный гайморит. Воспалительный процесс при экссудативном гайморите затрагивает обе гайморовы пазухи, при этом наблюдается их сильный отёк, заложенность носа, из носа происходит активный отток гнойных субстанций. Если притрагиваться к лицу, то имеются болевые ощущения в области скул и придаточных пазух носа. Боль также возникает, если наклонять голову, а из глаз самопроизвольно идут слезы. Возникает этот вид гайморита вследствие воздействия аллергенов и других раздражителей, а усиливают его течение искривлённая носовая перегородка, больные зубы и десны(наличие кариеса, пульпита, парадонтита, стоматита), предрасположенность к аллергии, иммунодефицит, лечение ослабляющими иммунитет средствами, работа на предприятиях, вредных для здоровья;
- двухсторонний пристеночный гайморит. Пристеночную форму заболевания провоцируют стрептококки, золотистый стафилококк, хламидии, гемофильная палочка и другие возбудители вирусных инфекций ротовой полости и носоглотки. При неадекватном лечении острой формы гайморита, он может перерасти в том числе в пристеночную. Дыхание становится очень затруднительным, так как стенки пазух сильно утолщаются из-за отека, что мешает проходимости выводящих путей. Наиболее часто пристеночным гайморитом заболевают в холодное время года. Когда человек наиболее подвержен простудным и другим ЛОР-заболеваниям;
- хронический двухсторонний гайморит. Наиболее сложно поддающаяся форма лечения заболевания. Возникает в результате того, что острый, а затем и все последующие стадии гайморита начали лечить слишком поздно, вовремя не выявив заболевание и, вследствие чего, назначив и применив неправильное лечение. Характеризуется всеми симптомами, присущими остальным формам гайморита, но отличается более длительным сроком протекания, в основной части довольно слабым и вялым, с периодическими обострениями. В зависимости от того, в насколько сильно запущенной стадии находится заболевание, назначают терапию и длительность лечения.
Диагностика двустороннего гайморита
Прежде чем назначить лекарства при гайморите, лечащий врач обязан собрать все необходимые данные анамнеза пациента, а также провести комплекс уточняющих процедур. Для диагностики верхнечелюстного синусита тщательно осматривается полость носа больного на наличие гиперемии и выделений, которые характерны для гайморита. Далее могут назначить мазки на бакпосев и анализы крови. При подозрении на аллергию пациента направляют к аллергологу.
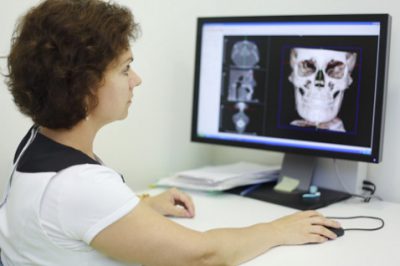
Помимо традиционных способов диагностики существует возможность определить гайморит с помощью рентгена. Если воспаление действительно имеется, то на рентгене оно будет показано затемнённым пятном, исходя из размеров которого можно сделать выводы о характере и форме заболевания.
Альтернативными способами выявления гайморита являются диафаноскопия, эндоскопия носа и компьютерная томография. Диафаноскопия – это обследование в тёмной комнате при помощи лампочки, которая опускается больному в рот. Считается, что чистая область пропускает больше света, чем область, наполненная гноем. Однако этот метод нельзя назвать достоверным на 100%. А вот КТ очень точный метод. Его стоит делать во всех непонятных ситуациях, например, когда невозможно установить причину болезни или есть подозрения на осложнения.
После того как диагностирован двухсторонний гайморит, можно начинать лечение.
Лечение
На основе данных, которые были получены в результате проведения диагностических процедур, составляется план наиболее оптимальной и эффективной терапии.
В большинстве случаев лечение состоит из назначения медикаментов в комплексе с проведением некоторых физиотерапевтических процедур.
Медикаментозная терапия чаще всего состоит из использования таких препаратов, как:
- Средства для сужения сосудов. Они оказывают местное воздействие и позволяют быстро снимать отеки в области слизистых оболочек. Наибольшей популярностью пользуются Отривин, Санорин и Виброцил.
- Жаропонижающие средства. Такие медикаменты не только нормализуют температуру тела пациента, но и снимают болезненную симптоматику.
Среди процедур физиотерапии выделяют:
- Электрофорез.
- УВЧ.
- Прогревания.
Если традиционная терапия не дает положительных результатов, то встает вопрос о проведении хирургической операции.
Антибиотики
Врачи могут назначить антибактериальные средства в том случае, если прочие медикаменты не оказывают должного воздействия: не снимают симптомы и не устраняют возбудитель недуга.
Напомним вам о том, что самостоятельно назначать антибиотики нельзя – это должен сделать ваш врач. Если подбор медикаментов будет осуществлен неправильно, появляется риск развития опасных осложнений.
Побор антимикробных средств происходит после полной и тщательной диагностики, которая помогает определить первопричину заболевания. Главной целью такого лечения является устранение очага заболевания. В большинстве случаев назначаются такие медицинские средства:
- Аксетил;
- Триметоприм;
- Клавуланат и другие.
Не забудьте о том, что важно следить за сроками приема антибиотиков. Длительность воздействия таких лекарств на организм не должна превышать двух недель с того момента, как вы приступите к их приему
В иной ситуации могут появиться проблемы с желудочно-кишечным трактом, так как антибиотики пагубно воздействуют на микрофлору кишечника. Опытные специалисты сразу назначают препараты, которые позволяют сохранить микрофлору.
Если терапию при помощи антибактериальных препаратов не удалось окончить результативно, приходится использовать более строгие и радикальные методы терапии – хирургические операции.
Хирургические вмешательства
Если пациент своевременно не обращается за медицинской помощью и риносинусит переходит в тяжелую запущенную стадию либо в ситуациях, когда медикаменты не помогают улучшить ситуацию, прибегают к процедуре прокола пазух.
Во время такой пункции происходит взаимодействие с лобными и верхнечелюстными пазухами. Данная методика позволяет снизить излишнее давление, которое приходится на пазухи этого типа. Прокол может устранить проблемы функционирования оттока слизи и ликвидировать гнойные отложения.

Однако случаются и такие ситуации, когда прокол не приводит ни к каким положительным результатам. Тогда назначают процедуры промывки носовых проходов с использованием растворов, в которых содержатся антибиотики.
Такие мероприятия проводятся в условиях стационара. Самолечение в таких ситуациях может лишь усугубить ситуацию, поэтому абсолютно противопоказано.
Классификация
По характеру течения двухсторонний верхнечелюстной синусит бывает:
- Острый. Возникает по причине бактериального и вирусного поражения организма, из-за чего протока пазухи закупоривается.
- Подострый. Его симптомы сходны с признаками простудного заболевания.
- Хронический. Он, как правило, является результатом запущенной острой формы или же следствием инфекционных очагов, локализованных в близлежащих органах.
- Рецидивирующий. Проявляется в острой форме несколько раз в год, периоды между рецидивами занимают не меньше 2 месяцев.
По типу возбудителя гайморит подразделяется на следующие виды:
- Вирусный. Развивается на фоне респираторных заболеваний. В подобной ситуации воспалительный процесс распространяется по всей дыхательной системе.
- Бактериальный. Причиной становится заселение носоглотки патогенной микрофлорой (стафилококком, стрептококком) на фоне низкой сопротивляемости организма.
- Грибковый. Фактором возникновения чаще всего является иммунодефицитное состояние, злоупотребление антибактериальными препаратами, систематический приём гормонов, сахарный диабет.
- Травматический. Появляется в результате повреждения головы, особенно гайморовых пазух, в которых скапливается кровь, а присоединившаяся инфекция вызывает воспалительные процессы.
Классификация в зависимости от формы заболевания:
- Катаральная. Считается самой лёгкой, развивается по причине проникновения инфекции бактериального происхождения и затрагивает исключительно верхние слои слизистой оболочки. Характеризуется тягучими выделениями, не имеющими ни цвета, ни запаха.
- Экссудативная (серозная). Имеется нарушение оттока серозной жидкости из носовых пазух. Часто эта форма болезни становится фактором формирования гнойного процесса на фоне бактериальной инфекции.
- Гнойная. Проявляется в виде отделения гноя и тягучей жёлто-зелёной слизи с неприятным запахом из носовых ходов.
- Гиперпластическая. Представляет собой утолщение слизистой, которое возникает в результате длительного воспалительного процесса. Характеризуется сужением пазух и затруднением носового дыхания как при отёчности, так и без неё.
- Атрофическая. Это вариант хронического гайморита, при котором в слизистой происходят дегенеративные изменения.
- Полипозная. Проявляется патологическим разрастанием соединительной ткани верхнечелюстных пазух в течение длительного времени с последующим формированием полипов.
Народные рецепты
Народные средства не менее эффективны в борьбе с двусторонним синуситом. Конечно же, перечисленные рецепты не способны самостоятельно вылечить недуг. Врачи рекомендуют использовать народные рецепты в терапии с основным медикаментозным лечением. Рассмотрим несколько эффективных рецептов против этого недуга:
- Наиболее эффективным средством при 2-стороннем синусите являются ингаляции. Обратите внимание, что нельзя проводить процедуру при повышенной температуре тела. Берем небольшую кастрюлю, наливаем в неё воду и помешаем несколько клубней картофеля, не очищая от кожуры. Необходимо сварить картофель практически до готовности. Накрываем кастрюлю крышкой и выключаем огонь. Голову накрываем плотной тканью, ставим кастрюлю перед собой, открываем крышку и дышим в течение 10-15 минут. Помимо картофеля разрешено использовать эфирные масла.
- Не менее эффективными станут промывания носа лекарственными растворами. Очень важно проводить процедуру правильно, чтобы избежать неприятных последствий. Для начала максимально очищаем носовые проходы. Задерживаем дыхание и вливаем раствор в ноздри поочерёдно. В качестве раствора для промывания можно использовать минеральную солёную воду, настои и отвары лекарственных трав или раствор с добавлением марганца.
- Четыре зубчика чеснока очищаем от кожуры и пропускаем через пресс (если пресса нет, воспользуйтесь обычной теркой). С помощью марли или ситечка отжимаем сок чеснока. Добавляем оливковое масло в соотношении 1:1. В каждую ноздрю закапываем по 2 капли. Использовать данное средство не рекомендовано более одной недели.
- Берем свеклу и очищаем её от кожуры. Варим на медленном огне до готовности. Ждём, когда овощ остынет нужно измельчить его на мелкой терке. С помощью соковыжималки или марли отжимаем сок корнеплода. В каждую ноздрю капают по 2-3 капли. Перед применением не забудьте подогреть сок до комнатной температуры.
- Для приготовления лекарственного средства нам понадобится сок алоэ. Стебель растения должен быть свежим, это очень важно. Срезаем листочек растения и выжимаем сок в чайную ложку. В каждую ноздрю капаем по 2 капли в течение недели.
Симптомы двустороннего гайморита
Симптоматика двустороннего синусита зависит от стадии заболевания. Для катаральной и экссудативной формы характерны:
- нарушение носового дыхания;
- сильные боли в области гайморовых пазух;
- обильные водянистые выделения из носа.
Лечение двустороннего гайморита должно всегда быть комплексным, если он перешел в гнойную стадию. На начальной стадии врач может назначить симптоматическое лечение, без использования антибиотиков.
Если развился хронический двусторонний гайморит, то потребуется прием антибиотиков. Хроническая форма заболевания возникает чаще всего из-за неправильного лечения или несвоевременного обращения к врачу.

При двустороннем гайморите на ранней стадии нет высокой температуры, что очень опасно. При острой гнойной фазе температура может подняться до 40 ºС и сопровождаться головной болью.
Симптомы гайморита у взрослых проявляются типично. Подозрение на гайморит проявляется через 5 — 7 дней после простуды, гриппа или ангины, когда возникает головная боль и заложенность синуса. В таком случае воспаление синуса при гайморите является осложнением первичного воспалительного процесса. Иногда воспаление от гайморита начинается первично, как самостоятельное заболевание.
Первые признаки заболевания проявляются в следующих симптомах:
- общая слабость, вялость, утомляемость — являются обычными проявлениями любого инфекционного процесса;
- болевой синдром с достаточно четкой локализацией. Неприятные ощущения вначале локализуются в проекции пазухи с одной или двух сторон у крыльев носа. Боль часто отдает в глазницу или нижнюю челюсть. Через некоторое время болевой синдром теряет свою локализацию – «разливается». Пациент жалуется на общую слабость и боли в области переносицы;
- пациенты ощущают боль в глазах, чрезмерное напряжение глаз, чувствительность зубов;
- нарушение носового дыхания. Нос закладывает из-за отека слизистой оболочки как в самой пазухи, так и носовых раковин и выводных путей. Кроме заложенности носа и нарушения дыхательных функций могут наблюдаться гнойные или слизистые выделения из носа разной степени интенсивности. На первых этапах заболевания выделяемая слизь будет водянистой и прозрачной. При развитии воспаления выделений будет все меньше, а сама слизь станет более густой, может окраситься в желтый или зеленый цвет. Это происходит из-за развития бактериальной болезнетворной микрофлоры в синусе;
- повышение температуры. В начале заболевания температура бывает не выше 38 ºС. После попадания в очаг скопления слизи в носу бактериальной флоры, развивается гнойная инфекция, поэтому повышается температура до 40 ºС.
Осложнения острого двухстороннего гайморита
Прежде всего, необходимо отметить, что осложнения будут касаться преимущественно острого гнойного двухстороннего гайморита, так как непосредственным и единственным осложнением катарального двухстороннего гайморита является развитие гнойной формы.
Острый гнойный гайморит, развивающийся с двух сторон – это очень серьезная патология, которая может привести при неадекватном или не вовремя начатом лечении к плачевным последствиям, иногда даже фатальным. Вот основные осложнения:
Переход в хроническую форму. При этом многие симптомы затихают, однако процесс размножения и накопления патологических микроорганизмов продолжается, воспаление в верхнечелюстных синусах сохраняется, а лечение становится малоэффективным.

Все про лечение отита у детей написано тут, прочитайте также отит у детей раннего возраста.
Остеомиелит челюсти. Может развиться, если инфекция проникла на костную ткань верхней челюсти. Тогда в верхней челюсти начинается гнойное расплавление костных структур и происходит ее воспаление и разрушение.
Менингит. С током крови инфекционные агенты могут попадать в оболочки головного мозга, вызывая в них воспалительный процесс. Это очень грозное последствие, которое лечиться только в стационарных условиях и может иметь даже фатальный исход. Даже после удачного излечения у пациента могут наблюдаться отдаленные последствия в виде головных болей.
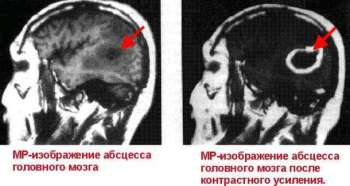
Абсцесс головного мозга. В результате заноса болезнетворных бактерий с током крови в головной мозг, там могут образоваться гнойники, или абсцессы (они имеют ограниченную капсулу).
Это так называемые риногенные абсцессы мозга.
Они будут проявляться общеинтоксикационным синдромом (лихорадка, общая вялость и апатия), общемозговой симптоматикой, возникающей из-за повышения внутричерепного давления в мозге (сильная головная боль, заторможенность, рвота, тошнота, менингиальные симптомы) и локальной симптоматикой (в зависимости от местонахождения абсцесса в определенной доле головного мозга).
Гнойный отит. Может возникнуть при заносе инфекции в среднее ухо, и будет проявляться стреляющими сильными болями в ухе и лихорадкой.
Флегмона окологлазничной области. Представляет собой гнойное расплавление окологлазничной клетчатки. Такое воспаление опасно тем, что не ограничено капсулой и может распространяться на соседние структуры.
Клинически это будет проявляться сильным отеком и покраснением века со стороны поражения, высокой температурой и болью при движении глаз.
Особенности и причины возникновения заболевания
Двусторонний синусит подразделяется на две степени, которые определяются в зависимости от продолжительности заболевания. Кроме этого, недуг принято разделять и по зоне воспаления. Степени синусита следующие:
- Острый. Его продолжительность не превышает трех недель, обычно лечится в амбулаторных условиях под контролем врача.
- Хронический. Может длиться больше 2 месяцев, доставляя человеку множество неудобств. При отсутствии эффективности от лечения специалист может рекомендовать операцию для избавления от недуга.
Развитие такой болезни, чаще всего, возникает как осложнение вирусной инфекции. Хроническая форма возникает при несвоевременном принятии мер или неправильном лечении синусита. По зоне воспаления разделяют следующие виды синусита:
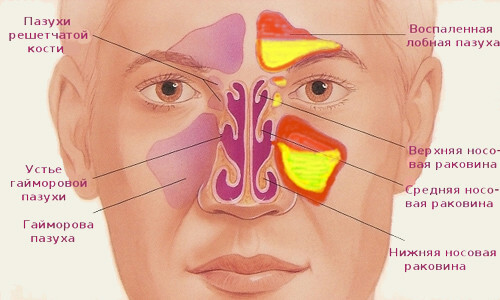
- верхнечелюстной, при котором происходит воспаление гайморовых пазух. Этот вид встречается чаще остальных;
- этмоидальный возникает при воспаление решетчатого лабиринта;
- фронтальный предполагает инфицирование лобных пазух;
- сфеноидальный возникает при поражении клеток клиновидных пазух.
Развитие возникает достаточно редко. Обычно лечение начинается сразу после появления первых признаков недуга, которые пропадают спустя пару недель правильной терапии.
Основная причина развития синусита – нарушение очищения носовых пазух.
При возникновении причин, способствующих застою в их секрета, возникает заболевание. Двусторонний синусит обычно является продолжением одностороннего, когда лечение не начато своевременно или недостаточно эффективно. К причинам недуга можно отнести следующее:
- Запущенные заболевания органов дыхательных путей. Слизистые оболочки вырабатывают больше секрета, при этом возникает ее отек и припухлость носовой полости. Это приводит к тому, что слизь не может отделяться через суженные ходы, вызывая синусит.
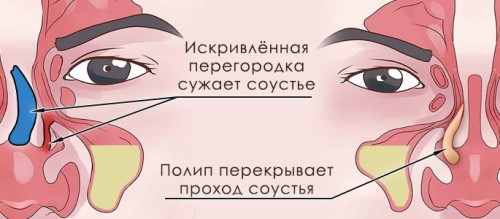
- Искривление носовой перегородки. В такой ситуации нарушается застой секрета, кроме этого, нарушается вентиляция и возникает дефицит кислорода. Создается идеальная среда для развития бактерий.
- Аллергический ринит. При этом заболевании отек слизистой возникает регулярно, со временем приводя к развитию синусита.
- Несвоевременное лечение зубов верхней челюсти.
- Появление грибков. Часто они возникают из-за нарушения микрофлоры, вызвано которое неоправданным использованием антибактериальных препаратов, которые негативно влияют на иммунитет человека.
Предрасположенность человека к такому заболеванию тоже имеет большую роль. Физиологически узкие носовые ходы увеличивают вероятность двустороннего синусита.
Симптомы и методы диагностики болезни
Заподозрить у себя двусторонний синусит достаточно просто, его симптомы сложно оставить без внимания. О развитии болезни свидетельствует следующее:
- Дышать становится трудно из-за заложенности носа, что наблюдается сразу с двух сторон.
- Голос становится гнусавым, человек говорит «в нос».
- В области носа и переносицы возникает дискомфорт, который усиливается ближе к вечеру. При отсутствии лечения точную локализацию боли определить невозможно, возникают неприятные ощущения в голове.
- При несильной заложенности носа, наблюдаются слизистые и гнойные выделения. Насморк – основной симптом синусита, но при серьезной заложенности его может не быть.
- Общая слабость и недомогание. Нехватка кислорода и головные боли нарушают сон, происходит потеря аппетита, человек быстро утомляется.
- При острой форме заболевания возникает повышение температуры тела, которая может достигать 390С. При хроническом синусите такой симптом обычно отсутствует.
При хронической стадии двустороннего синусита у человека наблюдается нарушение в обонянии, вплоть до полного его пропадания.
Для диагностики такого заболевания, кроме осмотра специалистом, проводятся следующие методы обследования:
- Рентгенография околоносовых пазух.
- КТ околоносовых пазух.
- Ультразвуковое обследование.
При подозрении на развитие осложнений, пациент направляется для проведения МРТ головного мозга.
Причины развития заболевания
Чаще всего сначала поражается одна пазуха, но поскольку все околоносовые синусы связаны между собой, то воспалительный процесс из одного синуса переходит на другой. Нередко инфекция распространяется из одной пазухи в другую по вине самого пациента: этому способствует лечение в домашних условиях и неправильное самостоятельное промывание пазух на стадии появляющегося синусита.
Можно выделить следующие причины двустороннего гайморита:
- болезнетворные микроорганизмы, проникающие в верхнечелюстные пазухи (болезнь возникает, как правило, на фоне ОРВИ);
- в десяти процентах случаев причиной заболевания выступают больные зубы: из-за анатомически близкого расположения инфекция с корней зубов может легко проникнуть в гайморовы пазухи (в этом случае мы говорим об одонтогенном воспалении);
- долго не проходящий насморк, который неправильно или вовсе не лечится;
- искривлённая перегородка носа, кисты и полипы, которые могут частично перекрывать пути выхода слизистых масс из пазух;
- аденоиды — становятся частой причиной двухстороннего воспалительного процесса в детском возрасте;
- аллергические реакции;
- неблагоприятные внешние условия: загазованность, пыльный воздух, «вредные» производства;
- курение, в том числе пассивное.
Если у детей и взрослых с гайморитом не проводилось должное лечение, произойдёт хронизация воспалительного процесса. Причём при двухстороннем воспалении эта вероятность в разы выше, чем при одностороннем.
О двухстороннем синусите
Если вы в последнее время чувствуете определенные проблемы в носоглотке, чувство заложенности и болезненные ощущения в области головы и переносицы, а также неприятные ощущения сразу с двух сторон носовой полости необходимо обратиться к врачу как можно скорее. Вероятно, у вас диагностируют двухсторонний синусит.
Если при образовании синусита страдают одновременно две полости носа, то речь пойдет о двухстороннем воспалении.
Такое воспаление образуется из-за ослабления иммунной системы.
В результате в организм практически беспрепятственно проникают вирусы и бактерии, а также различные грибки. Локализовавшаяся на слизистой оболочке носовых пазух вирусная инфекция возникает очаг заболевания.
Двусторонний синусит образовывается достаточно неожиданно, но если до его образования пациент страдал от каких-либо воспалений в области носоглотки, вероятно, болезнь наступила как осложнение. При таком поражении носоглотки, избавиться от недуга достаточно сложно и курс лечения может занять до двух месяцев.
На первой стадии воспаления пациенты испытывают острые симптомы заболевания. Уже на этой стадии необходимо начать комплексное лечение. При несвоевременной терапии воспаление может дать серьезные осложнения, а также перейти в хроническую форму.
Перед назначением правильного курса лечения, врачу необходимо выяснить вид воспаления. Различают две формы недуга:
- односторонний;
- двусторонний.
В отличие от тяжести и остроты симптомов различают острое воспаление или хронический недуг.
Причины появления двустороннего синусита

причина образования двусторонней формы синусита:
- проникновение в организм вируса или вредоносной инфекции;
- хроническое воспаление придаточных пазух;
- осложнения простудных форм воспалений;
- поражение организма вирусами грибка;
- хроническая форма тонзиллита;
- образование кариеса;
- полипы в носовой полости;
- травматизация носовых пазух;
- искривленная носовая перегородка;
- ослабленная иммунная система;
- различные аллергические реакции организма на длительный прием медикаментов;
- плохая экология;
- сильно пересушенный воздух;
- негативное действие профессиональной деятельности;
- недостаточное увлажнение жилого помещения.
К другим важным причинам, из-за которых мог появиться двусторонний синусит у детей или взрослых относят запущенные воспаления в области дыхательных путей, хроническая форма бактериального ринита или острое воспаление насморка, образование аденоид.
Если вы уверены в отсутствии данных факторов, необходимо проверить состояние зубов. Часто проблемы с верхнечелюстными зубами вызывают целый ряд различных патологических воспалений.
Симптоматика недуга
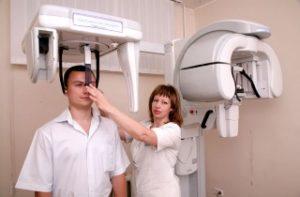
следующие симптомы:
- частые головные и височные боли;
- неприятные ощущения в лобной части, которые усиливаются к концу дня;
- пациенты чувствуют боль при наклоне головы;
- при пальпации придаточных пазух отмечаются резкие болевые ощущения;
- чувство давления на височную область;
- постоянная заложенность носа сразу с двух сторон;
- затрудненное носовое дыхание;
- острый ринит;
- желтые или зеленые сопли;
- при нажатии на верхнечелюстные пазухи носа пациент испытывает резкую боль;
- изменение звучания собственного голоса.
Помимо перечисленных признаков, пациенты жалуются на повышение температуры тела. Она может достигнуть 39 градусов Цельсия, а также сонливость, усталость, значительное ухудшение самочувствия. Часто при двустороннем синусите нарушается обоняние.
Виды синуситов
Существует несколько разновидностей синусита, которые необходимо определить на стадии диагностирования. В зависимости от локализации, синусит может быть следующей формы: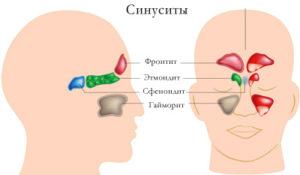
- Фронтит, который охватывает лобные части придаточных пазух.
- Сфеноидит, при котором страдают все части клиновидной кости.
- Гайморит, характеризующийся воспалением верхнечелюстных пазух.
- , захватывающий решетчатую область лабиринта.
Лечение острого гайморита народными средствами
Народных рецептов известно немало, для комплексного лечения острого двухстороннего гайморита ими часто пользуются больные.
Мед, яичный белок и сок алоэ (1 ч.л.) смешивается с луковичным соком (1,5 ч.л.). Раствор ставится в холодильник на 4 дня. Перед употреблением смесь нужно слегка подогреть.
Морковный сок, лук, мед, алоэ смешиваются в равных пропорциях, состав хранится в холодильнике, перед применением подогревается.
Взять каланхоэ, алоэ, лук по 1 ч.л. добавить 1 ст.л. меда и 1 ст.л. мази Вишневского. Составом смазывать пазухи носа 2-3 раза в день.
Гнойное и серозное содержимое будет скапливаться в носу меньше, если сделать настой из тысячелистника или зверобоя, принимать внутрь по четверти стакана несколько раз в день. 1 ст.л. сухой травы заваривается стаканом крутого кипятка, настаивается 20 минут, после чего принимается в горячем виде.
Что нужно делать в целях профилактики? Причина отека носовых путей связана с нарушением их вентиляционных и дренажных функций. Нельзя допускать инфицирования верхних дыхательных путей, проявления сезонной аллергии, а также обезвоживания организма
В период заболевания важно пить большое количество жидкости, то есть обычной воды, которая тоже ускоряет процесс выведения из организма гнойных бактерий и микроорганизмов.

