Содержание:
Особенности хронического среднего отита
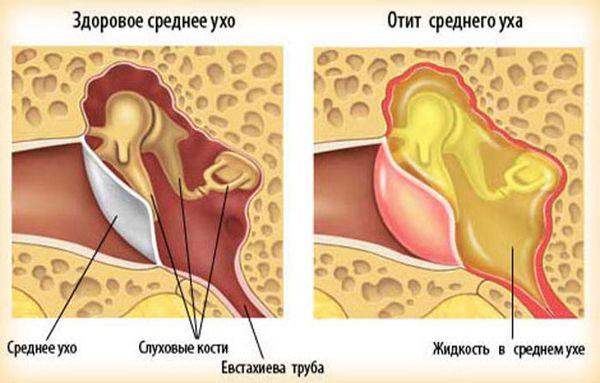
Отит — это воспаление уха инфекционной природы. Он бывает острым и хроническим. В процессе образуется экссудат. В зависимости от его характера отит может быть катаральным или гнойным. Практически всегда основной причиной патологии являются микроорганизмы. Чаще всего воспаление вызывают кокки (пневмококки, стафилококки), гемофильная палочка, клебсиелла, синегнойная палочка, моракселла. Проникновение инфекционного агента возможно следующими путями:
- тубарным (через слуховую трубу);
- гематогенным;
- через отверстие в барабанной перепонке.
Средний отит чаще всего не является самостоятельным заболеванием. Он развивается при осложненном течении других болезней (гриппа, кори)
У взрослых и детей немаловажное значение в развитии хронического среднего отита имеют следующие предрасполагающие факторы:
- общее и местное переохлаждение;
- частые простудные заболевания;
- неполноценное питание;
- хроническая патология полости носа, носоглотки и пазух (ринит, гайморит);
- воспаление слуховой трубы;
- мастоидит (патология сосцевидного отростка);
- наличие гастроэзофагеальной рефлюксной болезни;
- наследственная предрасположенность;
- снижение иммунитета;
- аллергические реакции;
- наличие хронических заболеваний верхних дыхательных путей и органов ЖКТ.
К местным причинам можно отнести наличие аденоидов, гипертрофию носовых раковин. Нередко развивается после нерационального лечения острого отита. Распространенность хронического среднего отита довольно велика. Среди детей школьного возраста отит диагностируется у каждого сотого ребенка. У подростков показатели заболеваемости выше. Примерно каждый второй человек в детском возрасте переносит отит. Важно, что данная патология является одной из главных причин развития тугоухости у детей.
Клинические симптомы
Выделяют 3 основные формы хронического среднего отита: эпитимпанит, мезотимпанит и эпимезотимпанит. В основе такого разделения лежит локализация перфоративного отверстия в области барабанной перепонки. При мезотимпаните перфорация обнаруживается в центральной части перепонки, при эпитимпаните — в верхнем отделе. Основными клиническими признаками среднего отита являются следующие:
- прогрессирующая тугоухость;
- снижение слуха;
- болевой синдром;
- выделения гнойного и слизистого характера;
- повышение температуры тела;
- головная боль.
В тяжелых случаях возможно появление неврологической симптоматики. В отличие от острого отита, хронический протекает волнообразно, с периодами ремиссии и обострения. У одних детей основным симптомом является тугоухость. Обострение возникает при развитии ОРВИ, инфекционных болезней носа, после плавания. При частых обострениях возможно развитие полипов. У других детей основным постоянным проявлением среднего отита являются выделения из уха. При этом симптомы интоксикации появляются периодически. Хронический средний отит может привести к следующим осложнениям: стойкому снижению остроты слуха, аутофонии, менингиту, мастоидиту. Хронический отит может иметь аллергическую природу. В этом случае больного беспокоят выделения водянистого характера, головокружение, шум в ушах, аутофония.
Гнойный и секреторный средний отит

У большинства больных детей катаральный средний отит переходит в гнойный. Последний развивается при наличии в полости среднего уха большого количества бактерий. Гной представляет собой смесь из живых и убитых бактерий, различных белков, ферментов, а также лейкоцитов. Наличие гнойного экссудата способствует расплавлению барабанной перепонки. Истечение гноя происходит через перфоративные отверстия. В процесс могут вовлекаться слуховые косточки. Все это затрудняет нормальное звукопроведение. Развивается тугоухость. Гнойные выделения при этом могут иметь плохой запах и содержать примесь крови. У некоторых людей возникновение среднего отита связано с рефлюксной болезнью. При забрасывании кислого содержимого желудка в глотку или ротовую полость могут возникнуть различные заболевания. Хронический отит, возникший по такой причине, требует специфического лечения.
Диагностика
При хроническом отите среднего уха больного нужно обследовать, а только затем назначать лечение.
Доктор выслушивает жалобы пациента, при этом очень важно получить ответы на такие вопросы: . Бывают ли выделения гноя из слухового прохода?
Заметно ли нарушение слуха?
Насколько давно появились признаки болезни?
Возникали ли когда-то рецидивы отита, и насколько тяжко протекала болезнь?
Есть ли у человека хронические патологии носоглотки.
- Бывают ли выделения гноя из слухового прохода?
- Заметно ли нарушение слуха?
- Насколько давно появились признаки болезни?
- Возникали ли когда-то рецидивы отита, и насколько тяжко протекала болезнь?
- Есть ли у человека хронические патологии носоглотки.
После того как больной опрошен и жалобы записаны, проводят осмотр слуховых каналов при помощи отоскопа. Если в ушах пациента имеются серные пробки, гнойный налет или кровяные сгустки, то их предварительно удаляют ватным тампоном и канал протирают спиртом.
Для определения уровня слуха больного всегда проводят камертональные тесты и аудиометрию.
Если барабанная перепонка абсолютно целая, то показано проведение тимпанометрии, чтобы определить подвижность мембраны. Когда в полости барабанной перепонки есть скопление гноя или на мембране есть рубцы, то ее подвижность ограничена или отсутствует совсем. Такие отклонения легко определяются по искривлению тимпанограммы.
В обязательном порядке из уха берется мазок, это необходимо для точного определения возбудителя, что спровоцировал болезнь. По показаниям врача может быть назначена томография височных костей, а также вестибулярные пробы.
Если у лор-врача есть подозрение на то, что воспалительный процесс задел головной мозг, к лечению может быть подключен врач невролог. По крайней мере, больной должен обязательно сходить на консультацию к этому узкому специалисту.
Все чаще при обследовании используют видеоэндоскопию. В этом случае на кончик эндоскопа помещается миниатюрная видеокамера, которая позволяет передавать картинку из больного уха на большой экран. Первоначальный результат сохраняется и затем сравнивается с результатом после лечения.
Причины среднего отита
Причины возникновения среднего отита многообразны, среди них можно выделить следующие:
- Первой причиной развития болезни, которая является лидирующей среди прочих факторов, является заражение человека стрептококковой инфекцией. Следующие по частоте микробы, вызывающие отит – это пневмококки и стафилококки. Именно попадание в барабанную полость стрептококка в 65% случаев становится причиной развития острого инфекционного процесса в среднем ухе. Этому способствуют болезни носоглотки, носа, придаточных носовых пазух, горла;
- Неправильное сморкание часто становится причиной того, что у человека развивается отит. Если человек пытается удалить слизь из носа, и при этом закрывает рот, то под действием возникшего давления некоторая её часть может проникнуть в среднее ухо;
- Аденоиды – ещё одна причина, приводящая к развитию отита;
- Увеличение задних концов носовых раковин, затрудняющее открытие слуховой трубы;
- Искривление носовой перегородки;
- Острый отит может развиваться на фоне множественных инфекционных болезней, так как патологические микроорганизмы попадают в полость среднего уха также и через кровь;
- Травма барабанной перепонки – ещё один фактор, предрасполагающий развитие болезни. В этом случае патологические бактерии и вирусы могут попасть в организм тубогенным путем, то есть, из внешней среды в полость уха;
- Доброкачественные опухоли глотки, такие, как фиброма, ангиома, невринома – все это потенциальные факторы, которые могут привести к развитию отита;
- Снижение общего иммунитета тоже ведет к тому, что в среднем ухе может возникнуть воспалительный процесс;
- Общее переохлаждение организма, длительное пребывание в сыром климате с резкими перепадами давления может спровоцировать начало болезни;
- Последние данные указывают на то, что толчком к развитию отита может стать аллергия;
- Как вторичная патология, отит среднего уха может возникать на фоне многих болезней, в частности, к нему приводят менингит, ангина, скарлатина, грипп, и другие заболевания.
Лечение хронического отита
В зависимости от сложности протекания болезни лечение может проводиться хирургическим и терапевтическим путем. Помочь больному без проведения операции возможно при начальных этапах хронического отита. Тяжесть и степень болезни может определить только врач, после обследования. Лечение проводиться в больнице или в домашних условиях. Опасность проведение терапии дома – это возможность использовать народные средства.
Человек пытается помочь себе бабушкиными рецептами, не посоветовавшись с врачом. Поэтому для некоторых больных лучше проводить лечение в больнице. Основа правильной терапии заключается на проведении процедур и приеме препаратов.
Процедуры
- Промывание ушей антибактериальными средствами.
- При наличии гноя, удаление ватными тампонами выделений.
- Согревание ушей, если это не противопоказано.
- Обработка при помощи специальных мазей.
Прием препаратов
- Обезболивающие.
- Противовоспалительные.
- Антибактериальные.
Прием препаратов осуществляется орально в виде таблеток или при помощи ушных капель.
Для того чтобы начать лечить хронический отит у взрослого, нужно обязательно ликвидировать очаг воспаления. Зачастую они проходят в самом ухе, носе или носоглотке. При необходимости удаляют аденоиды, задние концы нижних раковин (гипертрофированных). Лечение полным выздоровлением заканчивается в редких случаях. Чаще после окончания терапии у человека остаются проблемы со слухом.
Лечение с помощью хирургических операций
Если хронический отит сопровождается обильными гнойными выделениями то, скорее всего терапевтическое лечение малоэффективное. Специалист назначает хирургическую операцию. Она проводится под наркозом. Врач делает необходимые надрезы и удаляет гнойные очаги.
Хирургическое вмешательство необходимо, поскольку есть серьезная опасность проникновение инфекции в мозг или другие соседние органы.
Излечение болезни народными средствами
Лечить хронический отит народными методами возможно лишь на первых этапах его появления. Перед применением любых народных средств нужно обязательно проконсультироваться с врачом. Во время самолечения необходимо придерживаться нескольких правил. Рекомендуется соблюдать постельный режим. Уменьшить шумовые нагрузки на уши. При гнойном отите запрещается прикладывать теплые компрессоры к больному месту. Разрешается лишь прикладывать шарф из натуральных тканей.

В народе существует много средств, для лечения больного отитом. Наибольшим спросом пользуются капли из настоя трав. Для этого используются такие травы: ромашка, крапива, шиповник, алоэ, герань. Траву измельчают, заваривают и дают настояться. Затем пипеткой закапывается (2-4 капли) отвар в каждое ухо. Если отит не гнойный, то можно греть больное место теплым компрессом. Для этого разогревается морская или пищевая соль и ложится в тряпочный мешочек. После этого теплый компресс прикладывается к больному уху на 20-30 минут. При гнойном отите рекомендуется промывать ушную раковину антисептиками. Для этого ватный тампон смачивается перекисью водорода или борным спиртом. Далее аккуратно обрабатывается ушная раковина до полного избавления от гнойных выделений.
Если через несколько дней лечения народными средствами не происходит улучшения состояния, то пора прекратить самолечения. Лучше обратиться за помощью к специалисту.
Лечение народными средствами лучше проводить только для взрослых. Над детьми такие эксперименты не рекомендуются. У ребенка иммунная система слабая и развитие болезни происходит очень быстро. Поэтому нельзя терять время на попытку вылечится в домашних условиях.
Методы диагностики заболевания
От того, насколько правильно был поставлен диагноз, зависит дальнейший успех лечения и прогнозы для пациента. Диагностировать хронический гнойный отит бывает непросто, ведь его симптоматика часто схожа с проявлениями других ушных патологий.
Для того чтобы дать окончательное заключение о характере воспалительного процесса, врач-отоларинголог обязательно должен учесть результаты обследования по следующим пунктам.
История болезни
Изучение истории болезни пациента путем беседы с его ближайшими родственниками или непосредственно с больным.
При первичном приеме врач обязан детально расспросить больного о характере течения воспалительного процесса в ухе (как давно началось воспаление, страдал ли пациент ранее от подобных заболеваний, не болел ли в детском возрасте корью, скарлатиной или дифтерией).
Доктору также необходимо будет узнать, как часто у больного случаются рецидивы, и как долго продолжаются выделения гнойных масс.
На данном этапе врач детально расспрашивает пациента о симптоматике, которой сопровождается воспаление (как долго наблюдается повышение температуры, присутствуют ли тошнота или рвотные позывы, головные боли, нарушения равновесия и т.д.).
Лечащий врач также обязательно выяснит, как лечился пациент ранее в моменты обострения и в период ремиссии, была ли госпитализация. Если раньше проводились оперативные вмешательства, то желательно указать, какие именно операции это были и остались ли какие-либо последствия или осложнения.
Нелишним будет предоставить врачу результаты исследований, проведенных ранее. Сюда относится заключение по аудиограмме, рентген височной части черепа и результаты микроскопического лабораторного анализа.
Отоскопическое исследование
Оно необходимо для того, чтобы врач имел представление о состоянии барабанной полости и самой барабанной мембраны. Во время исследования доктор осматривает ушной канал пациента при помощи отоскопа. Данное приспособление помогает увидеть все имеющиеся перфорации и дать им детальную характеристику.
Особое внимание уделяется осмотру барабанной перепонки и ее краев. Если края сохранены, то речь, скорее всего, идет о мезотимпаните
Если же края сильно деструктированы или отсутствуют, то налицо гнойная форма хронического эпитимпанита.
Определение характера выделений
В том случае, если пациент описывает постоянные обильные выделения из ушного прохода без какого-либо запаха, то предварительно можно определить заболевание как мезотимпанит. Если выделения излишне обильные – это также признаки мезотимпанита, но более запущенной его формы (хронический гнойный тубоотит).

Другой же тип выделений – достаточно густые, но скудные, источающие отталкивающий аромат, говорит о начале гнойного воспаления в костной ткани височной области. В данном случае можно с уверенностью диагностировать у пациента хронический эпитимпанит.
Дополнительные обследования
Как известно, хгсо () сопровождается значительным ухудшением слуховой функции уха, что легко проверить путем проведения аудиометрии. Данный вид исследования позволяет не только установить остроту слуха больного, но и оценить степень нарушения работы слуховых косточек.
Для того, чтобы определиться с планом дальнейшего лечения, врачу нужно оценить проходимость слуховой трубы и степень ее поражения длительным гнойным процессом.
Хронический эпитимпанит чаще всего сопровождается нарушениями в работе вестибулярного аппарата, что является поводом для дополнительных исследований в данной области.
Если в клинической картине наблюдаются сбои со стороны нервной системы, то пациент может быть направлен на консультацию к неврологу, а также на магнитно-резонансную томографию головного мозга.
Виды отитов
Хронический гнойный отит среднего уха требует грамотного и своевременного лечения. Если заболевание не затрагивает костные образования и не способно вызвать ряд других осложнений, можно использовать медицинские препараты. Однако, если недуг характеризуется спокойным развитием следует проводить лечение под контролем отоларинголога. Если течение заболевание происходит с костной деструкцией, следует проводить предоперационную подготовку больного.
Если патологический процесс сопровождается сильной головной болью, вестибулярными расстройствами, и парезом лицевого нерва, можно сделать вывод о том, что заболевание вызвало серьезные осложнения. Поэтому, пациента необходимо сразу же госпитализировать и проводить хирургическую операцию. Она будет направлена на полное восстановление функциональности органов слуха.
Средний отит можно вылечить за 1 неделю, если он протекает без осложнений. Пациенту ежедневно промывают ушные проходы антибактериальными растворами и удаляют патогенный секрет. Во время лечения применяют капли: норфлоксацин, рифампицин, ципрофлоксацин.
Симптомы
Независимо от того, в какой форме протекает заболевание, его симптомы определяются стадией развития заболевания:
- первая стадия — уши закладывает, но не повышается температура, иногда отмечаются головокружения, шум в ушах, умеренный болевой синдром;
- вторая стадия — все перечисленные выше симптомы усиливаются, боль становится особенно интенсивной, температура повышается;
- третья стадия — появляются гнойные сгустки, возможно кровоизлияние в барабанную перепонку, ухудшается слух, боль иррадиирует в глаза, шею, зубы;
- четвертая стадия — симптомы воспаления усиливаются, появляются выделения гноя из уха;
- 5 стадия — интенсивность воспалительного процесса начинает снижаться, слух ухудшается.

На последней из описанных стадий головокружение — признак развития внутреннего воспаления. Этот процесс может сопровождаться тошнотой, рвотой, нарушением равновесия при ходьбе.
У взрослых
Проявления заболевания зависят от его вида. Помимо описанной выше клинической картины, характерной для гнойного среднего отита, могут возникать и другие симптомы.
При хроническом наружном отите возникают головные боли, которые усиливаются при жевании и приводят к анорексии, неврологическим проблемам, нарушению сна. Возможно увеличение лимфоузлов.
У детей
У детей симптомы отита такие же, как у взрослых. То есть основными признаками являются гноетечение и болевой синдром. Возникают шум в ушах, ощущение заложенности слухового прохода. Экссудативный отит у детей протекает бессимптомно.
Особенности хронического отита у детей состоят в том, что у них часто развивается грибковое, а не бактериальное поражение — отомикоз. При нем основным симптомом является зуд, который ощущается в слуховом проходе.
У младенцев бывают отиты аллергического происхождения, которые сопровождаются зудом. Возникают в тех случаях, когда кормящая мама съедает продукт, вызывающий аллергию (апельсин, клубнику, шоколад, креветки). Бывает, что при этом немного шелушится кожа за ушами, но ее достаточно смазать детским кремом, и явление пройдет.
У ребенка до 3 лет может быть попадание в ухо инородного предмета, что проявляется воспалением и повышением температуры.
Проведение диагностики
Для постановления правильного диагноза необходимо осмотр врача отоларинголога. Больному, нужно максимально обширно рассказать о беспокоящих симптомах и протекании болезни. Это поможет врачу определить причину появления отита у взрослого.
Затем специалист назначает прохождение диагностики при помощи аппаратов:
- Аудиометрия. Дает информацию о месте воспалительного процесса. Определяет степень потери слуха.
- Видиометрия. Позволяет увеличивать и сохранять изображение. В дальнейшем это позволить сравнивать картинки до лечения и после. Что покажет эффективность выбранного метода терапии.
- Тимпанометрия. С его помощью специалист исследует функции среднего уха. Также определяет подвижность барабанной перепонки. Кроме этого узнает проводимость слуховых косточек.
Некоторые случаи требуют проведения дополнительных обследований — компьютерную томографию и рентгенографию. Только после сбора всех данных с обследования специалист ставит правильный диагноз и начинает эффективно лечить больного.
Лечение
Лечение хронического отита напрямую зависит от типа и запущенности болезни. Если нарушена барабанная оболочка, то при купании больной обязательно должен закрывать больное ухо ваткой, которая предварительно смочена в растительном масле, это предотвратит попадание воды. Лечить хронический отит возможно разными способами, как консервативными, так и хирургическими:
- Если обострился хронический гнойный отит, то рекомендовано консервативное лечение. В этом случае больному регулярно промывают больное ухо при помощи антисептических растворов и назначают ушные капли с содержанием антибиотиков широкого спектра действия.
Категорически запрещено использовать ушные капли, которые содержат спирт или иные токсичные вещества. В таком случае слуховой нерв может быть поврежден и слух необратимо утерян.
- Хронический гнойный отит необходимо хорошо пролечить перед оперативным вмешательством по восстановлению целостности барабанной перепонки. Это необходимо для того, чтобы болезнетворные бактерии не проникли в более глубокие ткани.
- Операция может проводиться как под местным, так и общим наркозом, хотя чаще всего врачи выбирают второй вариант. Разрез может быть выполнен за ушной раковиной или внутри уха. Техника операции зависит от того, насколько распространен воспалительный процесс, насколько разрослась холестеатома, а также от квалификации хирурга, что проводит операцию.
- Для восстановления барабанной перепонки чаще всего используют кусочек от хряща пациента, что закрывает вход в слуховой проход. В таком случае материал не отторгается, и заживление проходит быстро;
- После проведенной операции больной некоторое время лежит в стационаре, под наблюдением медработников. На всем этапе восстановления показаны промывания уха.
- Если наблюдается хронический экссудативный отит, то назначается шунтирование полости уха. Для этого под местной анестезией в барабанной мембране делают маленькое отверстие, куда вставляют так называемый шунт. Через него откачивают жидкость из полости и регулярно вводят лекарственные препараты. После того как шунт вынимают, отверстие быстро зарастает самостоятельно.
- Если имеет место хронический адгезивный отит, то для лечения показано удаление рубцов, что есть в полости среднего уха. В том случае, когда барабанная перепонка вся покрыта рубцами, есть смысл в ее замене. Для этого берут кусочек хрящика от козелка – выступа, что закрывает слуховой проход.
Хирургическое лечение всегда назначается только в том случае, если консервативная терапия не принесла результата. Кроме этого, операция показана при очень запущенной форме болезни, когда лечение медикаментами определенно не поможет.
Нужно помнить, что хронический отит невозможно полностью вылечить, если не устранены хронические воспалительные процессы в носоглотке.
Классификация хронического отита
Может протекать в разных формах. В зависимости от причины развития заболевания выделяют следующие виды:
- Хронический гнойный средний отит. Вызван бактериальной инфекцией.
- Экссудативный отит — разновидность хронического заболевания, при которой в течение длительного времени (более 2 месяцев) в барабанной полости из-за воспалительного процесса скапливается жидкость вязкой консистенции.
- Адгезивный. Характеризуется появлением рубцов в барабанной полости и на перепонке, при этом слуховые косточки могут через какое-то время срастаться между собой.
Хронический гнойный средний отит делится на:
- Туботимпанальный. Это гнойное поражение среднего уха, которое затрагивает только мягкие ткани.
- Эпитимпано-антральный отит. Считается злокачественной формой заболевания, затрагивает слизистые оболочки и костные ткани среднего уха.
Катаральный средний отит
Воспалительная болезнь характерна в основном для детей до 5 лет, поскольку у них слуховая труба еще не сформировалась окончательно, что способствует более быстрому инфицированию органа. У взрослых чаще развивается острая форма катарального отита, причем заболевание проходит самостоятельно.
Катаральный отит может быть одно- и двухсторонним. Последняя форма встречается чаще всего. Она означает, что процесс затрагивает сразу оба уха.
Отит среднего уха
Чаще всего представляет собой воспаление барабанной полости, но процесс может распространяться на прилегающие ткани. При длительном развитии хронического среднего отита нарушается целостность барабанной перепонки.
Средний отит протекает в несколько стадий:
- евстахиит, когда воспаление затрагивает только слуховую трубу;
- катаральная — описанное выше воспаление оболочки среднего уха;
- доперфоративная, при которой в среднем ухе проявляются гнойные сгустки, но они не выходят наружу;
- постперфоративная, когда гной начинает выделяться;
- репаративная — происходит процесс восстановления тканей, на барабанной перепонке появляются рубцы, воспаление уменьшается.
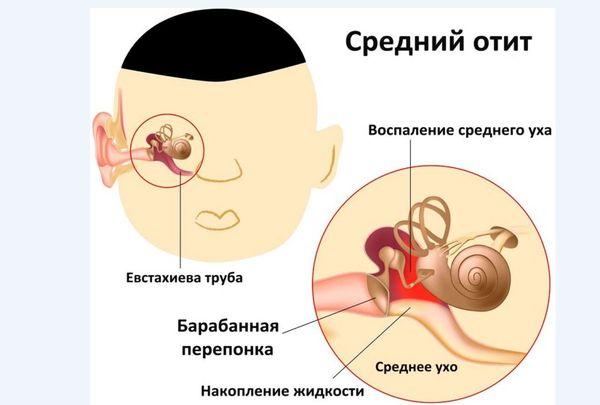
Гнойный средний отит
Основная причина развития заболевания — переход острой стадии в хроническую, следует выделить ряд способствующих этому факторов:
- наличие эндокринных заболеваний, в том числе гипотиреоза и сахарного диабета;
- нерациональная антибиотикотерапия при развитии воспалительных заболеваний или досрочное прекращение приема препарата.
Этот вид имеет две разновидности — мезотимпанит (туботимпанальная форма) и эпитимпанит. Различие между ними заключается в том, что первая форма имеет благоприятный прогноз, поскольку затрагивает только слизистые оболочки. Эпитимпанит сопровождается кариесом костной ткани, то есть ее отмиранием.
Наружный отит
Наружный отит может иметь диффузный или ограниченный характер. В последнем случае наблюдается образование фурункула — гнойника в области волосяного фолликула. Что касается диффузной формы, то она проявляется разлитым воспалением, охватывающим хрящевую и костную часть слухового прохода, которое сопровождается болевыми ощущениями и распиранием в ухе.
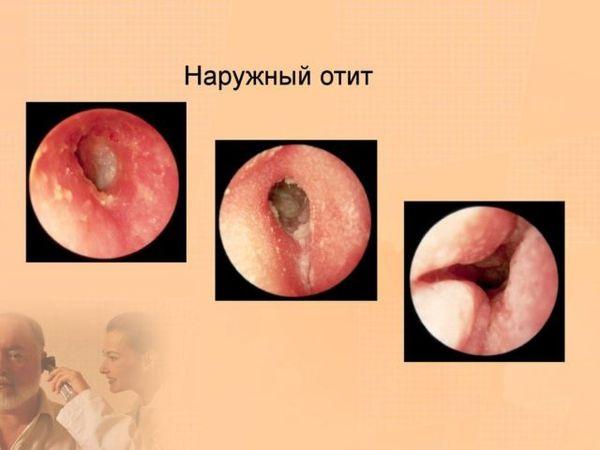
Проникновению инфекции могут способствовать:
- микротравмы и повреждения кожного покрова;
- попадание в ухо инородного тела;
- воздействие на кожные покровы агрессивных химических соединений;
- неправильный уход;
- попытки самостоятельного .
Причины развития патологии
Рецидивы случаются по причинам:
- инфекционные заболевания;
- затяжные респираторные болезни;
- аденоиды;
- травмы уха;
- ослабленный иммунитет;
- авитаминоз;
- переохлаждение;
- неправильная гигиена ушей.
Дети подвержены отиту по причине несовершенства организма. Евстахиева труба у них короткая и расположена горизонтально. Это способствует проникновению вирусных или бактериальных возбудителей из носоглотки в полость уха. Ситуацию ухудшает затяжной насморк, частые простуды.
Особенности строения и врожденные патологии ушей и носоглотки увеличивают риск осложнения в виде хронического воспаления слуховой трубы.
Причины возникновения и течение болезни
Основной причиной развития заболевания является воздействие на среднее ухо патогенного стафилококка, что влияет на лечение хронического гнойного отита. Некоторые специалисты считают, что именно он является одной из причин, которые способствуют переходу острого отита в хроническую форму. Предрасполагающими факторами также являются патологические состояния в носовой полости, носоглотке и околоносовых пазухах.
По локализации воспалительного процесса различают следующие формы заболевания, определяющие хронический отит среднего уха — лечение, диагностику:
- мезотимпанит;
- эпитимпанит.
При хроническом гнойном мезотимпаните патологоанатомическая картина зависит от того, в какой стадии находится воспалительный процесс: ремиссии или обострения. В стадии ремиссии наблюдается перфорация барабанной перепонки, которая может быть в её натянутой части не краевой или центральной. В случае если размеры перфорации значительны, то рукоятка молоточка свободно висит над барабанной полостью. Края перфорации могут быть истонченными или в виде утолщённого рубца. Сохранившаяся часть перепонки имеет обычный цвет. У медиальной стенки барабанной полости слизистая оболочка в области мыса влажная и бледная.
При обострении картина очень сильно меняется. Как правило, в наружном слуховом проходе наблюдается много гнойной слизи. Сохранившаяся часть барабанной перепонки гиперемирована (имеет резкое покраснение) и утолщена, а слизистая оболочка барабанной полости становится отёчной, и тоже гиперемированной. Очень часто в этот период образуются грануляции и мелкие полипы.
При хроническом гнойном эпитимпаните патологоанатомическая картина несколько иная. При этой форме поражается не только слизистая оболочка барабанной полости, но и костная часть сосцевидного отростка. В воспалительный процесс оказываются вовлечены: слуховые косточки, вход в пещеру (антрум) и сама пещера, а также стенки надбарабанного пространства. Именно поэтому под названием эпитимпанит подразумевают патологические процессы, которые происходят в аттико-антральной области. При этой форме заболевания перфорация барабанной перепонки краевая и располагается в расслабленной (ненатянутой) части барабанной перепонки. В этой части перепонки отсутствует сухожильное барабанное кольцо, и воспалительный процесс практически сразу переходит на кость, провоцируя возникновение остеита (уплотнение) костной ткани. В кости происходит образование густого гноя, который имеет очень неприятный резкий запах. Остеит в некоторых случаях сопровождается образованием грануляций.
Холестеатомой называют белое плотное образование, которое обычно имеет соединительно-тканую оболочку, называемую матрикс, которая покрыта несколькими слоями плоского эпителия. Кость разрушается под воздействием некоторых химических компонентов холестеатомы и продуктов распада. Раньше такой процесс называли костоеда. Растущая холестеатома нередко вызывает значительные разрушения в области виска, которые достаточно часто становятся причиной так называемой радикальной операции и приводят к разным внутричерепным осложнениям.
В зависимости от того, насколько распространился патологический процесс, выделяют ограниченную и распространенную форму гнойно-кариозного эпитимпанита.
При распространенной форме эпитимпанита перфорация захватывает практически всю расслабленную часть барабанной перепонки. В этом случае начинает свое развитие кариес латеральной стенки аттика, а также задне-верхней стенки наружного слухового прохода в его костной части. Достаточно часто через перфорацию в барабанной перепонке видны грануляции, а при зондировании костного края возникает ощущение шероховатости. Как следствие кариозного процесса происходит разрушение кости в наковально-молоточковом сочленении, что заметно ухудшает слух.
Если развивается ограниченная форма гнойно-кариозного эпитимпанита, то наблюдается незначительная перфорация в расслабленной части барабанной перепонки и остеит латеральной стенки аттика в вялотекущей форме.

