Содержание:
Острая интерстициальна и идиопатическая
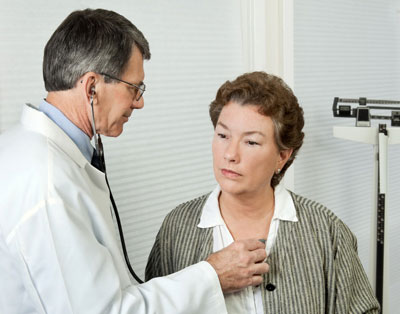
Острая интерстициальная пневмония, или синдром Хаммена-Рича, характеризуется отеком альвеолярных стенок, развитием интерстициального фиброза. Заболевание в отличие от других схожих болезней может поражать взрослых с относительно крепким иммунитетом, ведущих здоровый образ жизни. По статистике, острая интерстициальная пневмония поражает мужчин и женщин после 40 лет.
Признаки альвеолярных повреждений:
- отечность альвеолярных септ;
- пролиферация фибробласта;
- наличие гиалиновых мембран, их утолщение;
- коллабированое воздушное пространство;
- образование неспецифических тромбов в мелких артериях.

Развивается острая интерстициальная пневмония очень быстро. Ее симптомы проявляются в виде высокой температуры, сухого и затяжного кашля, одышки. Спустя несколько дней при неоказании должного лечения может развиться дыхательная недостаточность. Рентгенографическая картина часто показывает наличие двухстороннего диффузного затемнения, основная диагностика основана на изучении гистологического материала.
Лечение заключается в использовании глюкокортикоидов, при этом обязательно необходимо поддерживать функционирование органов дыхания с помощью искусственной вентиляции. Прогноз заболевания чаще не совсем благоприятный, поскольку, как гласит статистика, смертность наступает у большей части больных спустя полгода после начала болезни. Если лечение оказывается успешным, то в дальнейшем функциональность легких удается полностью восстановить, при этом заболевание впоследствии может вернуться, что потребует необходимых профилактических мер и периодического обследования.
Идиопатические пневмонии — это чаще группа заболеваний с неясной этиологией, которые имеют общие клинические проявления, функциональные и рентгенологические признаки, но при этом у них разная морфологическая картина. Идиопатическая пневмония делится на:
- Обычную интерстициальную пневмонию. Нарушается строение легких, наблюдаются фиброзы и фибробласты.
- Организующуюся пневмонию. Структура легких сохраняется, но начинает распространяться полиповидная грануляционная ткань.
- Макрофагальную интерстициальную пневмонию. Равномерно поражается паренхима и макрофаги альвеол.
- Респираторный бронхиолит.
- Лимфоцитарную интерстициальную пневмонию.
- Диффузное альвеолярное повреждение.
Для подтверждения диагноза назначается рентгенография, КТВР и биопсия. Прогноз болезни может быть весьма благоприятен, с полным восстановлением здоровья или полностью фатальным, когда лечение не помогает, состояние ухудшается до наступления летального исхода.
Идиопатическая интерстициальная пневмония, которую еще называют межуточной, может возникнуть у новорожденного ребенка. Причина заболевания детей чаще всего кроется в перенесенных недугах матери во время беременности (бронхит, ОРВИ, инфекционные заболевания). Характеризуется такими симптомами, как затрудненное дыхание, высокая температура тела, кашель. Симптомы схожи с бронхитом, но в отличие от него применяемые лекарства от кашля бессильны при интерстициальной пневмонии.
При подозрении у ребенка интерстициальный пневмонит показана срочная госпитализация, и дальнейшее лечение проводится исключительно в условиях стационара. Для маленьких детей пневмония представляет серьезную угрозу для жизни, поэтому лечение проводится комплексное, с применением антибактериальных препаратов, кислородной терапии.
Причиной заболевания интерстициальной пневмонией являются:
- палочка Коха;
- вирусная или грибковая инфекция;
- паразитарное заражение (пневмоцистоз);
- развитие сепсиса.
Часто природу заболевания невозможно установить, поэтому изначально назначают комплексную терапию с подбором наиболее эффективных средств, спектр воздействия которых максимально обширен.
Патологические изменения в крови
При подозрении на пневмонию обязательно нужно сдать анализ крови, при котором подсчитывается количество лейкоцитов, а также устанавливается лейкоцитарная формула.
Если пневмония у ребенка медленно перетекает в хроническую форму, то повышение эритроцитов в крови гарантировано. Это происходит в результате обезвоживания.
Если вы являетесь носителем пневмонии, то уровень лейкоцитов в крови у вас будет непременно повышен.
Лейкопения – это снижение уровня лейкоцитов в крови, что бывает при вирусной пневмонии.
Если по лейкоцитарной формуле у вас обнаружилось пониженное количество нейтрофилов и высокий процент содержания лимфоцитов, то это верный признак наличия пневмонии вирусного характера.
Бактериальной пневмонии присуще ужасно низкое число лимфоцитов. У больного пневмонией процентное соотношение базофилов, моноцитов, а также эозинофилов уменьшено.
СОЭ – это критерий, отражающий интенсивность проявления воспалительного процесса — и воспаления легких.
Если у вас пневмония, то СОЭ будет перескакивать отметку в 30 мм/ч. У мужчин нормальный показатель СОЭ — 1-10 мм/ч, у представительниц прекрасного пола — 2-15 мм/ч. У ребенка уровень СОЭ должен колебаться в районе 1-8 мм/ч.
При интерстициальной форме пневмонии каких-либо характерных изменений в анализах крови нет.
Симптоматика
Симптомы пневмонита появляются постепенно. У больных возникает одышка, не проходящая даже в покое, мучительный сухой кашель, стойкий субфебрилитет, чувство тяжести и давления за грудиной, приступообразная боль в груди. Пациенты резко худеют, их кожа бледнеет и синеет. Приступы удушья и ощущение «беганья мурашек» по телу становятся невыносимыми. По ночам больные обильно потеют, а днем – быстро утомляются.

Гиперчувствительный пневмонит является наиболее распространенной форой патологии. Это аллергическое заболевание, при котором в легочной ткани развивается интерстициальное воспаление с образованием быстрых инфильтратов и гранулем. Аллергия возникает на некоторые органические и неорганические соединения. Гиперчувствительный альвеолит развивается у хлопкоробов, тростниководов, зерноводов, табаководов, скорняков, сыроделов. Они жалуются на непродуктивный кашель, одышку, миалгию и артралгию, диспепсию, анорексию, потерю веса, плохое самочувствие. Острый гиперчувствительный пневмонит клинически напоминает острую пневмонию и проявляется лихорадкой, кашлем с кровохарканьем, диспноэ, слабость, мелко – и среднепузырчатыми инспираторными хрипами. Хроническая форма патологии протекает медленно и длительно, часто без признаков обострения. Если патологию своевременно не лечить, в легочной ткани сформируются необратимые фиброзные изменения.
Гиперсенситивный пневмонит относят к профессиональным заболеваниям. «Легкое фермера» возникает после контакта с пылью от свежего сена, «легкое птицевода» вызывает пыль из пуха и перьев различных птиц, в более редких случаях развивается «утиная болезнь». В тяжелых случаях у больных с гиперчувствительным пневмонитом возникают признаки дыхательной недостаточности и гипоксии: кожа становится синюшной, пальцы деформируются и приобретают вид барабанных палочек, появляются крепитирующие или влажные хрипы. Функции легких ограничены. Длительная аспирация приводит к развитию хронической формы патологии. Обострения возникают при каждом последующем контакте с тем же антигеном. На рентгеновском снимке появляются инфильтративные тени, в крови – эозинофилы или базофилы в большом количестве.
Аллергический пневмонит развивается при вдыхании пыли, содержащей споры бактерий и грибов, а также под воздействием некоторых металлов: цинка, меди, мышьяка, золота, кобальта. У больных в альвеолах легких возникает гиперчувствительность и гиперреактивность в ответ на образование антител к аллергенам. Выраженная инфильтрация в легких отсутствует, на рентгенограмме нет существенных изменений. Верифицировать мелкие воспалительные инфильтраты может только компьютерная томография.
Аллергический пневмонит проявляется традиционными респираторными и интоксикационными признаками. Они появляются при каждой новой встрече с тем же самым аллергеном и исчезают через несколько часов самостоятельно. При постоянном контакте с аллергеном болезнь переходит в хроническую фазу.
Аспирационный пневмонит развивается при попадании в верхние дыхательные пути твердой пищи или обжигании слизистой оболочки желудочным соком. Возникает химический ожог слизистой или закупорка средних бронхиол твердыми массами, развивается острая гипоксия.
Сразу после аспирации возникает бронхоспазм, который приводит к острой дыхательной недостаточности. Это проявляется синюшностью кожи, учащением сердечного ритма, затруднением дыхания. Спустя несколько минут состояние больных стабилизируется. При этом отек бронхов и прочие признаки воспаления продолжают нарастать. .На рентгенограмме появляются различия в плотности легочного рисунка, указывающие на перибронхиальную экссудацию.
Постлучевой пневмонит является осложнением радиационной терапии и часто становится причиной смерти больных. Это связано с низкой сопротивляемостью легочной ткани к облучению. Заболевание проявляется на начальной стадии гриппоподобной симптоматикой, признаками пневмонии, туберкулеза, плеврита. Диагноз пневмонита подтверждает компьютерная томография, в результате который обнаруживают поражение бронхопульмонального дерева. После проведения курса глюкокортикостероидной терапии состояние больных стабилизируется, поврежденная легочная ткань восстанавливается.
Симптомы
Выделяют несколько общих симптомов, объединяющих все типы интерстициальных пневмоний:
- кашель – обычно кашель приступообразный, сухой, непродуктивный, иногда возможно выделение небольшого количества слизистой или слизисто-гнойной мокроты;
- одышка – беспокоит всех пациентов, но имеет разную выраженность;
- симптомы общей слабости и недомогания.
Неспецифическая
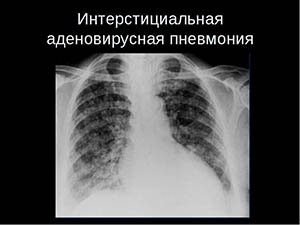
Начало неспецифической интерстициальной пневмонии постепенное, симптомы присутствуют на протяжении многих лет и прогрессируют со временем. Так же пациенты жалуются на похудание, постоянную физическую слабость и плохую переносимость физических нагрузок.
Диагностика заболевания требует времени, и установить правильный диагноз часто удается лишь через 3-5 лет от начала заболевания. Болеют чаще мужчины и женщины старше 40 лет, более предрасположены к НИП курильщики и люди, которые уже страдают от заболеваний соединительной ткани.
С помощью рентгенографии определяют симметричные поражения легких на периферии (“матовое стекло”).
Острая
Этот тип пневмонии начинается остро, гриппообразно – поднимается температура, возникают озноб и мышечные боли. Очень быстро нарастает сильная одышка, которая приводит к дыхательной недостаточности и в тяжелых случаях требует ИВЛ. Течение болезни похоже на респираторный дистресс-синдром взрослых, на рентгене присутствует характерное для этого синдрома двустороннее диффузное затемнение легких.
Прогноз неблагоприятный, высокий уровень летальности.
Криптогенное организующееся воспаление легких
Так же имеет гриппообразное начало. Воспалительный процесс распространяется не только на интерстиций, но и на ткань альвеол. Аускультативно можно услышать крепитацию, характерную для крупозной пневмонии, поэтому болезнь часто безуспешно лечат антибиотиками.
Прогноз благоприятный, при адекватном лечении выздоровление наступает за 3-4 месяца.
Десквамативная
Довольно редкий тип пневмонии, встречается чаще у мужчин-курильщиков старше 40 лет. Болезнь развевается постепенно, в воспалительный процесс вовлекаются бронхиолы и альвеолы.
Сухой кашель и одышка прогрессируют очень медленно, могут не настораживать пациента и часто объясняются последствиями курения.
Характерно появление “матового стекла” на рентгенограмме. Прогноз благоприятный, возможно полное выздоровление.
Лимфоидная

Постепенно развивающаяся болезнь, которая редко встречается и больше характерна для женщин старшего возраста. Помимо типичных симптомов кашля и одышки могут возникать лихорадка, суставные боли, потеря веса.
При обследовании выявляют альвеолярно-интерстициальные инфильтраты. Прогноз благоприятный.
Идиопатический легочный фиброз
Заболевание с постепенным началом и длительным нарастанием симптомов. При аускультации слышно двустороннюю крепитацию, на рентгене — картина “матового стекла”.
Респираторный бронхиолит
Ассоциируется с курильщиками и характеризуется поражением мелких дыхательных путей (бронхиол). Симптоматика неспецифична.
Возможные осложнения интерстициальной пневмонии:
- Развитие фиброза легкого – патологическое замещение нормальной ткани легкого соединительной тканью возникает при длительном течении заболевания. В результате нарушаются эластичность и газообмен.
- Присоединение бактериальной инфекции – происходит вследствие застойных процессов в легких и общего истощения организма. Могут возникать абсцессы, эмпиема, развиваться отдаленные гнойные метастазы.
- Дыхательная недостаточность – является следствием пневмофиброза. Проявляется снижением толерантности к физическим нагрузкам, цианозом, симптомами “барабанных палочек” и “часовых стекол”.
- Сердечная недостаточность – из-за дыхательной недостаточности развивается гипертрофия правого желудочка, так называемое “легочное сердце”.
- Рак легких: возникает на поздних стадиях болезни как следствие длительного действия воспалительных факторов, особенно часто наблюдается у пациентов-курильщиков.
Классификация болезней
Для того чтобы с точностью определять какое заболевание у больного, необходимо знать классификацию интерстициальной болезни легких. Она врачу дает возможность дифференцировать недуги.
На данное время существует единственная классификация интерстициальной болезни легких. Она была составлена еще в 2002 году в Соединенных Штатах Америки, сообществом торакальных докторов, а также обществом из Европы, которые изучали респираторные патологии. Итак, согласно этой классификации, существуют такие виды интерстициальной болезни легких:
- Известного происхождения.
- Неизвестного происхождения интерстициальные болезни легких.
- Интерстициальные болезни легких гранулематозного характера.
- Интерстиальные заболевания легких, которые связаны с иными заболеваниями.
К первой категории относят:
- Медикаментозные.
- Радиационные.
- Токсические.
- ассоциированные с вирусом иммунодефицита человека.
- Пневмомикозы.
- на фоне различных заболеваний коллагенозного происхождения (артриты ревматоидного происхождения, системная красная волчанка, склеродермии).
- на фоне иных инфекционных заболеваний (пневмонии пневмоцистного генеза, пневмонии атипичного характера, а также туберкулезы диссеменированного происхождения).
- на фоне различных аллергических реакция и заболеваний (альвеолит аллергического генеза).
Неизвестного происхождения интерстициальные болезни легких – это:
- Лимфогенная.
- Острая.
- Неспецифическая.
- Десвамативная.
- Фиброз легких идиопатического криптогенного происхождения.
Интерстициальные болезни легких гранулематозного характера – это:
- Саркоидозы легких.
- Гемосидерозы легких.
- Альвеолиты аллергического характера, которые возникли в результате воздействия факторов из окружающей среды.
Интерстиальные болезни легких, которые связаны с иными заболеваниями:
- Болезни печени(гепатит хронического течения, циррозы печени, как первичные, так и биллиарные).
- Патологии со стороны кишечника(неспецифический язвенный колит, болезнь Крона).
- Болезни, которые передаются по наследству.
- Опухоли злокачественного происхождения (саркома, плоскоклеточный рак и др.).
Также принято выделять протеинозы легочной ткани, амилоидоз легких первичного типа.
Клиника
С учётом типа патологии, различают её различные клинические проявления. Основные симптомы, присущие патологии при любой разновидности, это:
- одышка;
- общая слабость;
- кашель.
Все эти симптомы имеют определённую выраженность и характер, в зависимости от стадии заболевания. Например, самое распространённое заболевание неспецифическая интерстициальная пневмония, может длиться несколько лет и протекать бессимптомно. Изначально пациенты жалуются лишь на постоянную усталость, снижение аппетита, а вместе с ним приходит и похудение, а также неспособность выполнять даже незначительные физические нагрузки. Диагностировать болезнь удаётся лишь через несколько лет после её начала, причём предрасположенность к ней имеется у курильщиков, поэтому их периодически следует проверять на данную патологию путём рентгенологического исследования.
Острая форма этой пневмонии начинается с повышения температуры и озноба. А из-за того, что в кратчайшие сроки появляется одышка и развивается дыхательная недостаточность, прогноз при этой форме заболевания крайне неблагоприятный. Зачастую пациентам требуется ИВЛ, а летальность составляет более 50%.
Криптогенное воспаление лёгких тоже начинается остро, с наличием гриппообразной симптоматики. Человек жалуется на разбитость и усталость, отмечается повышение температуры, и появляются боли в мышцах. Кроме того, у пациента появляется сухой кашель. Одним словом, симптоматика очень напоминает обычную пневмонию и из-за ошибочного диагноза человеку с данной патологией могут назначить антибиотики, которые никак не влияют на его самочувствие.
Лимфоидная и десквамативная формы этого заболевания встречаются достаточно редко. От лимфоидной чаще страдают женщины в возрасте старше 40, а от десквамативной – курящие мужчины того же возраста. При этом симптоматика лимфоидной развивается годами – появляется одышка, сухой кашель, боли в суставах, анемия. А при десквамативной симптоматика развивается в течение нескольких месяцев. Больные жалуются на сухой кашель и одышку.
Идиопатический лёгочный синдром встречается достаточно часто. Пациент многие годы жалуется на слабость и миалгии, у него присутствует одышка и невыраженный сухой кашель, а также наблюдаются аритмии. Если данную болезнь запустить, возможно развитие осложнений, вплоть до полного истощения организма.
Респираторный бронхиолит – болезнь, от которой страдают курильщики со стажем. В случае с данной патологией, поражается не только интерстиций, но также бронхиолы, однако симптоматика стёрта, и установить диагноз бывает сложно.
Если говорить про симптомы хронической формы данного заболевания, то они идентичны вышеописанным, но не проявляются выражено, и болезнь развивается годами, приводя к развитию изменений в структуре лёгочной ткани.
Отдельно следует сказать о развитии данной патологии в детском возрасте. Интерстициальная пневмония у детей имеет острое и тяжёлое течение, как и острая форма пневмонии у взрослых, а её симптомы крайне выражены. Начало болезни зачастую не связано с катаральными проявлениями – наблюдается одышка, которая стремительно нарастает, приводя к дыхательной недостаточности. Также у детей появляются такие симптомы, как высокая температура, которая не спадает больше недели, падение артериального давления и развитие аритмии. Кашель у детей невыраженный, может отделяться небольшое количество мокроты, имеющей серовато-зеленоватый цвет.
К сожалению, данная патология у детей часто приводит к развитию таких осложнений, как отёк лёгкого и эмфизема, что ухудшает прогноз.
Классификация
Интерстициальная пневмония относится к инфекционным заболеваниям, проявляясь неуклонным прогрессированием неблагоприятной симптоматики. По классификации интерстициальную пневмонию можно разделить на такие группы, как:
- неспецифическая интерстициальная пневмония;
- лимфоидная интерстициальная;
- десквамативная интерстициальная;
- криптогенная;
- острая интерстициальная пневмония;
- идиопатическая пневмония.

- Идиопатическая пневмония, или идиопатический фиброзирующий альвеолит — одна из самых тяжелых форм интерстициальной пневмонии, которая встречается у взрослых после 50-60 лет, преимущественно у мужчин. Симптомы ИФА проявляются в виде одышки (она склонна к нарастанию), сухого приступообразного кашля, который часто бывает невосприимчив к любым противокашлевым препаратам. При прослушивании легких могут наблюдаться шумы и треск, напоминающий звук отстегивающейся липучки.Инкубационный период чаще затяжной, около 5 месяцев и больше. При этом воспаление в легочной ткани прогрессирует, приводя к серьезным изменениям в легких и других внутренних органах. Очень сильно при данном заболевании страдает сердце, нередко впоследствии требуется его пересадка. Лечение часто начинается несвоевременно ввиду отсутствия ранних симптомов болезни, поэтому чаще всего идиопатический фиброзирующий альвеолит у взрослых имеет весьма неблагоприятный прогноз.
- Лимфоидная интерстициальная пневмония — болезнь, встречающаяся у людей при наличии заболеваний аутоиммунного характера и у ВИЧ-инфицированных детей. Симптомы болезни проявляются в виде непродуктивного кашля, одышки, реже наблюдается резкое похудение, высокая температура и повышенная потливость, чаще в ночной период времени. У маленьких детей кашель может перейти в бронхоспазм, который при ослабленном иммунитете и несвоевременно оказанной помощью может закончиться асфиксией.При ЛИП происходит альвеолярная инфильтрация лимфоцитами и плазматическими клетками. Заболеванию подвержены, как правило, дети и женщины с ВИЧ-инфекцией, при этом после пневмоцистного инфицирования наступает развитие СПИДа. Причины болезни заключаются в наличии аутоиммунного заболевания или в неправильной реакции организма на попадание вирусов (обычно такое происходит на фоне вируса иммунодефицита человека, синдроме Шегрена, вируса Эштейна-Барр).
- Десквамативная интерстициальная пневмония характеризуется разрастанием клеток альвеол и утолщением их стенок. Распад или разрушение клеток (десквамация) в клеточном слое альвеол происходит достаточно часто, при этом отмершие клетки могут как никротизироваться, так и частично сохранять жизнеспособность. К заболеванию предрасположены дети и мужчины, злоупотребляющие табакокурением в течение длительного времени. Симптомы развиваются постепенно, проявляясь в виде кашля, тяжелого дыхания, потери аппетита, снижения массы тела. Определить наличие заболевания при предварительном осмотре не всегда можно, так как симптомы схожи с простудной болезнью. Уточнить диагноз можно исключительно с помощью рентгена, так как лабораторные исследования при острой стадии болезни не представляют интереса. Лечение заключается в применении кортикостероидных препаратов, на фоне которых улучшается симптоматика и рентгенографическая картина.
- Криптогенная пневмония — это заболевание легких, характеризующееся перекрытием грануляционной тканью бронхиольного просвета и протоков альвеол, что способствует развитию . Криптогенная организующаяся пневмония проявляется одинаково часто у взрослых обеих полов, преимущественно в возрасте 45-55 лет. Симптомы КОП — непродуктивный кашель, повышенная температура тела (чаще субфебрильная), общее недомогание, усталость.Обращению к врачу часто способствует развитие сильной одышки, которая проявляется даже при незначительных физических нагрузках. При подозрении на криптогенную пневмонию проводят физикальное обследование, лучевое исследование и гистологическое исследование (биопсию). Воспаление часто бывает двусторонним, реже проявляется одностороннее затемнение альвеолярной зоны. Лечение криптогенной пневмонии проводится глюкокортикоидными препаратами, при этом полное выздоровление наступает спустя 14 дней. В большинстве случаев заболевание склонно рецидивировать, что требует дополнительного курса лечения.
Диагностика
Осматривая пациента, доктору необходимо обратить внимание на дыхание больного. Возникает своего рода неправильное дыхание, то есть тахипноэ
Также наблюдаются изменения в легких при физикальных методах исследования. Диагностируются хрипы крепитирующего характера, которые можно прослушать аускультативным методом.
Что касается общего анализа крови, то наблюдаются некоторые сбои в составе. Повышается уровень лейкоцитов, а также скорость оседания эритроцитов. Обязательно нужно исследовать газовый состав крови. В начальных стадиях гипоксемия артериальная постепенно трансформируется в гиперкапнию терминального генеза.
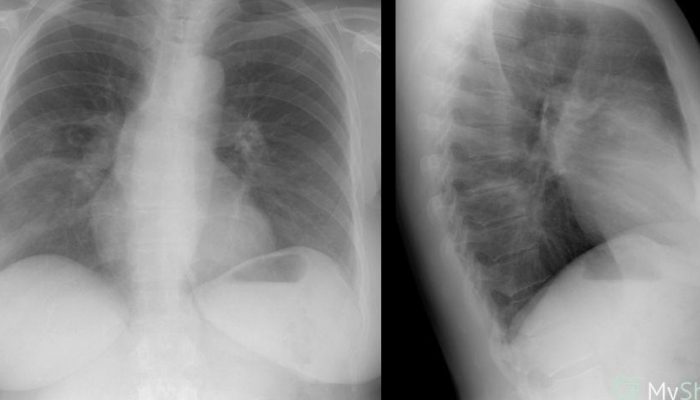
Очень полезным и информативным методом исследования является рентгенография легких и компьютерная томография. Данные методы доступны для любого, и не являются дорогими. Как только человек заболевает данным недугом, то на рентгенограмме или на томограмме можно выявить некоторые патологические нарушения. Наблюдается резко усиленный рисунок легкого, деформация (тени мелкоочагового характера), а также падает прозрачность полей легких. При развитии интерстициального воспаления легких на снимках врач заметит фиброз и деструкцию легочной ткани.
При интерстициальной болезни легких также эффективным методом исследования является спирометрия. Применяя этот метод, можно определить резкое снижение функции объема органа. Нарушается вентиляция, что является важным сигналом того, что это рестриктивный тип патологии легких. При изменении интерстиции развивается гипертензия легких.
На электрокардиограмме с легкостью можно выявить данную патологию в результате нарушения функции сердца из-за гипертрофии миокарда правого отдела.
Итак, для того чтобы выявить интерстициальную болезнь легких необходимы:
- Рентгенографическое исследование легких.
- Электрокардиограмма сердца.
- Клинический анализ крови.
- Применение бронхоскопа в легочный тракт.
- Специальное исследование крови на газовый и кислотно-щелочной состав.
- Томография легких и органов грудной клетки.
- Биопсия легких.
При возникновении каких-либо симптомов нужно срочно обращаться к пульмонологу, который с точностью определить патологию и назначит адекватное лечение. Соблюдая все настояния и рекомендации доктора, можно добиться положительных результатов.
Причины интерстициальной пневмонии
Многогранность механизмов формирования болезни интерстициальная пневмония затрудняют возможности до конца выяснить влияющие причины. Среди возможных таковых выделяют:
— Инфекционные этиопатогенетические агенты (микоплазмы, хламидии, легионеллы, риккетсии, CMV, герпес-вирус), бактериальные контаминации, реже наблюдаются поражения грибками кандид и аспергелл, паразитарный пневмоцистоз.
— Сдвиги иммунологического гомеостаза с пусковым антигеном.
— Токсико-химические опасные и ядовитые отравляющие вещества, попадаемые при вдыхании или при контактировании с ними.
— При вдыхании пыльцы растений, лекарств, домашней пыли, пыли с асбестом и кремниевым диоксидом.
— Табакокурение является одной из лидирующих и важнейших проблематичных причин развития патологии.
— При приеме лекарственных препаратов (антибиотических, химиотерапевтического профиля, Амиодарона, препаратов содержащих золото).
— Вторично развиваемые патологические механизмы на фоне первично образовавшихся очагов болезни, например системных болезней соединительных структур с аутоиммунными сдвигами (синдром Шегрена), иммунопатии (гипо- и гипергаммаглобулинемиями), ревматоидные болезни, склеродермические проявления.
— Онкозаболевания и проводимые на этом фоне методики лечения цитостатиками.
— При значительном угнетении иммунного статуса, так при иммуносупрессивном лечении, или у ВИЧ-больных и СПИД-инфицированных (преимущественно проявляется в детской возрастной когорте).
— Интерстициальная пневмония, напрямую связанная с патологическими печеночными функциональными нарушениями.
— Трансплантационные последствия перенесенных хирургических оперативных вмешательств.
— При попадании в кровеносное русло и персистировании гнойно-бактериальных микроорганизмов.
— Иногда имеется связь с .
Бывает, что нет определимой и явной этиологической причины, тогда имеет смысл говорить о болезни идиопатическая интерстициальная пневмония.
Как лечить заболевание
Антибактериальное лечение интерстициальной пневмонии потребуется только при подтверждении поражения легких бактериями. Лечебный процесс в первую очередь основывается на приеме гормональных препаратов – цитостатиков и глюкокортикоидов.
Требуется продолжительная терапия. Минимальный срок курса назначенного препарата 3 месяца, иногда он продлевается до 6 месяцев или даже до нескольких лет. Эффективность лечения можно оценить по выраженности признаков поражения.
При развитии интерстициальной пневмонии обследование реализуется каждый 3 месяца – это помогает диагностировать силу кашля, одышки, посмотреть, есть ли улучшения состояния. На рентгене должны быть видны изменения в сторону очищения легкого. Когда за 6 месяцев лечения положительных результатов не отмечается, то терапия считается неэффективной.
При формировании фиброза требуется терапия кислородом. Она обязательно организуется для пациентов детей, так как у них патология быстро развивается. Когда ребенок совсем маленький проводятся ингаляции кислородом.
Обязательно для правильной терапии интерстициальной пневмонии нужно устранение симптоматики поражения. Сюда относится прием жаропонижающих препаратов, спазмолитических и муколитических средств. В обязательном порядке проводятся процедуры физиотерапии и другие общеукрепляющие методики.

Если диагноз ставится несвоевременно, также проводится неподходящее лечение, то на фоне интерстициального воспаления легкого, то у взрослого или ребенка возникают опасные осложнения, повышающие риск летального исхода. К наиболее опасным последствиям относятся:
- фиброз, нарушающий правильный газообмен и провоцирующий необратимое склерозирование легочной ткани;
- сердечная недостаточность;
- дыхательная недостаточность.
Помимо перечисленных нарушений к болезни может присоединиться бактериальная инфекция, а на поздних стадиях интерстициальное воспаление может переродиться онкологию.
Приблизительно в 75% случаев заражений легких интерстициальной пневмонией наступает клиническое улучшение и стабилизация здоровья больного. В 35% случаев у пациентов отмечается 10-ти летняя выживаемость. Практически все случаи лимфоцитарной и криптогенной формы интерстициальной пневмонии имеют благоприятные прогнозы.
Интерстициальная пневмония – опасная разновидность воспаления легких, которая требует своевременной диагностики и подходящего лечения. Если не соблюдать этих условий, здоровье необратимо ухудшается и может наступить летальный исход.

