Содержание:
Острый средний отит
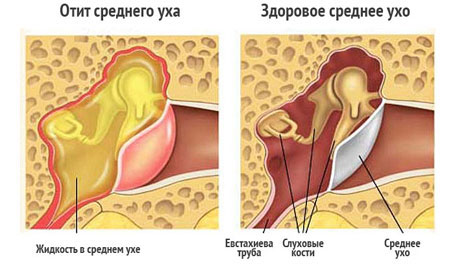
Острый средний отит или отит среднего уха – это воспаление структур среднего уха – полости, ограниченной барабанной перепонкой и началом полукружных канальцев внутреннего уха. В этой полости последовательно располагаются три самые крошечные кости человеческого тела – молоточек, наковаленка и стремечко. Именно они передают и усиливают колебания звуковой волны от наружного уха к звуковому анализатору, расположенному в среднем ухе.
Острую форму среднего отита, особенно у детей, часто называют туботитом. Этот термин образован от слов «отит» и «тубус» — слуховая или евстахиева труба, которая сообщает ротовую полость и среднее ухо. Именно поэтому основным и самым значимым источником инфицирования среднего уха является ротоглотка. Ангина, острый и хронический тонзиллит, фарингит, ринит и прочие заболевания верхних дыхательных путей могут дать осложнение в виде отита среднего уха. Ребенок более подвержен переходу инфекции в ухо, поскольку евстахиевы трубы в детском возрасте более широкие и короткие.
Признаки острого среднего отита
- Повышенная температура наиболее характерна именно для воспаления среднего уха, поскольку это относительно закрытая полость, где в идеальных условиях размножаются микроорганизмы. Температура при остром гнойном отите может подниматься вплоть до 40 градусов, сопровождаясь ознобами, головной болью и симптомами интоксикации.
- Боль в ухе носит несколько иной характер, чем при наружном отите. Острый средний отит характеризуется острой «стреляющей» или «дергающей» болью. Болевой синдром достигает своего максимума при большом скоплении гноя в полости среднего уха – в так называемую доперфоративную стадию. При максимальном нарастании давления гноя происходит его прорыв – перфорация – через барабанную перепонку наружу – к слуховому проходу. Это явление носит название перфоративный отит. После прорыва гноя значительно уменьшается боль и падает температура.
- Истечение гноя из уха. Как мы уже говорили, гной начинает выделяться через наружный слуховой проход после прорыва барабанной перепонки.
- Нарушения слуха также более характерны для среднего отита. На начальных этапах отита появляется заложенность уха. Это состояние легко понять, если вспомнить, как закладывает уши при подъеме на высоту или полете на самолете. Это ощущение убирается рассасыванием конфеты или сглатыванием слюны, так как связано с отеком и заложенностью слуховой трубы. Далее воспаление переходит в полость уха и больных беспокоит постоянный плеск, ощущение переливающейся жидкости в ухе.
Симптомы острого среднего отита
Острый средний отит в среднем длится около 2-3 недель. В течении типичного острого среднего отита выделяют 3 последовательные стадии: доперфоративную (начальную), перфоративную и репаративную. Каждая из этих стадии имеет свои клинические проявления. При своевременно начатом лечении или высокой иммунологической резистентности организма острый средний отит может принять абортивное течение на любой из указанных стадий.
Доперфоративная стадия острого среднего отита может занимать всего несколько часов или длится 4-6 дней. Она характеризуется внезапным началом с интенсивной боли в ухе и выраженными общими симптомами. Боль в ухе обусловлена быстро нарастающей воспалительной инфильтрацией слизистой оболочки, выстилающей барабанную полость, в результате чего происходит раздражение нервных окончаний языкоглоточного и тройничного нервов. Боль в ухе при остром среднем отите носит резкий мучительный и иногда нестерпимый характер, приводит к нарушению сна и снижению аппетита. Она иррадиирует в височную и теменную области. Болевой синдром у пациентов с острым средним отитом сопровождается шумом и заложенностью в ухе, снижением слуха. Эти симптомы связаны с тем, что из-за воспалительных изменений снижается подвижность находящихся в барабанной полости слуховых косточек, отвечающих за звукопроведение.
Общие проявления острого среднего отита заключаются в повышении температуры тела до 39°С, общей слабости, ознобе, утомляемости и разбитости. Гриппозный, скарлатинозный и коревой острый средний отит часто протекают с одновременным вовлечением в воспалительный процесс внутреннего уха с развитием лабиринтита и понижением слуха за счет расстройств звуковосприятия.
Перфоративная стадия острого среднего отита наступает, когда в результате скопления в барабанной полости слишком большого количества гнойного содержимого происходит разрыв барабанной перепонки. Через образовавшееся отверстие начинают выходить вначале слизисто-гнойные, затем гнойные, а иногда и кровянистые выделения. При этом самочувствие больного острым средним отитом заметно улучшается, боль в ухе стихает, температура тела подает. Гноетечение обычно продолжается не более недели, после чего заболевание переходит в следующую стадию.
Репаративная стадия острого среднего отита характеризуется резким уменьшением и прекращением гноетечения из уха. У большинства пациентов в этой стадии происходит самопроизвольное рубцевание перфоративного отверстия в барабанной перепонке и полное восстановление слуха. При размере перфорации более 1 мм фиброзный слой барабанной перепонки не восстанавливается. Если зарастание отверстия все же происходит, то место перфорации остается атрофичным и тонким, поскольку образовано лишь эпителиальным и слизистым слоями без фиброзного компонента. Большие перфорации барабанной перепонки не закрываются, по их краю наружный эпидермальный слой перепонки срастается с внутренним слизистым, образуя омозолелые края остаточного перфоративного отверстия.
Острый средний отит далеко не всегда протекает с типичной клинической картиной. В некоторых случаях наблюдается изначально затяжной и слабовыраженный характер симптомов, отсутствие самопроизвольного разрыва барабанной перепонки. С другой стороны, возможно крайне тяжелое течение острого среднего отита с выраженной симптоматикой, температурой до 40°С, головной болью, тошнотой и головокружением. Задержка образования перфорации барабанной перепонки в таких случаях приводит к быстрому распространению инфекции в полость черепа с развитием внутричерепных осложнений. В случаях, когда после перфорации барабанной перепонки улучшение состояния не происходит, отмечается усугубление симптоматики после некоторого улучшения или наблюдается длительное (более месяца) гноетечение, следует думать о развитии мастоидита.
Почему стоит отказаться от самолечения
Двусторонняя форма отита является весьма серьезным заболеванием. При несвоевременном и неправильном лечении оно провоцирует развитие различных осложнений.
В частности, пациент может лишиться слуховой функции, которая так и не восстановится
Также важно понимать, какие меры не стоит применять для лечения отита. Они могут не улучшить, а только ухудшить состояние
Если отит характеризуется образованием и выделением гноя, а также постоянной повышенной температурой стоит отказаться от любых процедур связанных с теплом — никаких компрессом и прочих прогревающих мероприятий. Все это допустимо, только когда воспаление начинает спадать.
Если у ребенка диагностирован отит, который продолжается уже долгое время ему могут назначить операцию по удалению аденоидов. Это происходит в случаях, если инфекция попала в ушной проход из миндалин или из области носоглотки. Оперативное вмешательство требуется, чтобы избежать боле серьезных последствий в будущем.
Также операция может быть назначена для удаления из ушной полости гноя. Это касается случаев, когда прорыва не происходит, и гной продолжает копиться в ушном пространстве.
Справиться с этим при помощи самолечения просто невозможно. Без постановки точного диагноза оно не будет эффективным. Большой риск нанести только больше вреда организму. Если вы хотите использовать народные методы для скорейшего выздоровления рекомендуется предварительно проконсультироваться с доктором и получить его одобрение.
Также важно стараться не допускать развития отита. Для этого в прохладное время обязательно следует защищать уши и голову от переохлаждения при помощи шапки. Кроме этого, если вы страдаете от слабого иммунитета, важно регулярно поддерживать его и укреплять при помощи различных витаминных комплексов.
Личная гигиена должна проводиться не только регулярно, но и правильно. Остерегайтесь попадания воды в ушные области.
При появлении любого простудного или инфекционного заболевания следует обращаться к специалисту и придерживаться назначенного курса лечения. Если перестать принимать препараты, как только вам станет лучше, обычная недолеченная простуда может перерасти в отит.
Терапия при помощи капель и промываний
Независимо от приема внутрь лекарств, местное лечение проводится обязательно. Препараты применяются в виде капель и растворов для промываний. Группы используемых капель:
- Противомикробные — Нормакс, Отофа.
- Гормональные — Дексона
- Комбинированные — Софрадекс, Отипакс, Полидекса.
Ушные капли могут быть на спиртовой и масляной основе
Важно провести осмотр больного уха перед применением. В разных ситуациях именно вид растворителя может навредить
Перед закапыванием слуховой проход следует освободить от патологического секрета. Правильно если процедуру промывания проводит медицинский работник. Это методика введения антисептиков с помощью специального шприца Жане под давлением. В качестве промывных жидкостей используют перекись водорода 3%, мирамистин, диметилсульфоксид.
Возможно также закладывание марлевых турунд, пропитанных лечебными растворами. Применяются Димексид, Лидокаин, Гидрокортизон. Разведение и кратность приема назначает лечащий врач.

Острый наружный отит
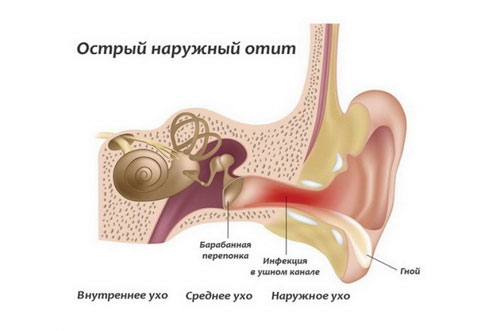
Воспаление структур наружного уха – то есть ушной раковины, ее кожи, хрящей, наружного слухового прохода и внешней поверхности барабанной перепонки – носит название наружный или внешний отит. Это самая явная и относительно легкая форма воспаления уха.
Перечислим основные причины острого наружного отита:
- Травматизация структур внешнего уха. Чаще всего такое наблюдается при неправильной чистке ушей, травмах уха при попытках ковырять в ухе карандашом, спичкой или другими инородными предметами. Также к воспалению могут приводить неудачный пирсинг ушей, особенно в области хрящей уха. Повреждения кожи и слизистых становятся входными воротами для бактерий, вирусов и грибков – возникает острая воспалительная реакция.
- Аллергическая реакция. Аллергия – это первоначально асептическое воспаление – то есть воспалительная реакция без участия инфекционных агентов. Но отечные, полнокровные кожа и слизистые – это идеальная среда для развития и размножения патогенных микроорганизмов. Так возникает вторичное инфицирование на фоне аллергического воспаления. Аллергическая реакция в структурах наружного уха чаще всего возникает на некачественную бижутерию, ушные капли или мази, мыло и шампуни.
- Хронически высокая влажность. Этот фактор риска носит название «ухо пловца». Под действием постоянной высокой влажности и температуры, как, например, в бане, бассейне, прачечных, происходит постоянное набухание и отек кожи и слизистых наружного уха. Такая «распаренная» кожа является идеальной средой для размножения микробов.
- Предрасполагающими факторами к развитию воспаления, особенно грибкового, являются сахарный диабет и другие нарушения толерантности к глюкозе.
Симптомы и признаки наружного отита
- Покраснение, отек и шелушение кожи ушной раковины и других структур.
- Боль в наружном слуховом проходе – более характерный симптом именно бактериального поражения внешнего уха. Боль носит постоянный характер, усиливаясь при прикосновениях или потягивании за мочку уха.
- Зуд и жжение в наружном слуховом проходе. Этот симптом значительно чаще встречается при грибковых поражениях наружного уха, особенно при кандидозе. Иногда зуд носит мучительный характер, лишая больного покоя и нормального сна. Попытки постоянно чесать ухо приводят к появлению расчесов, ссадин, которые могут вторично инфицироваться бактериями – стафилококками и стрептококками. Возникает смешанная или микст-инфекция, которая с большим трудом поддается лечению.
- Выделения из уха. Отделяемое может быть серозным или гнойным – в зависимости от наличия бактериальной флоры и стадии воспалительного процесса.
- Ослабление слуха связано с отеком тканей наружного слухового прохода и барабанной перепонки. Выраженные нарушения слуха, как правило, не характерны для наружного отита. Пациента больше беспокоит ощущение инородного тела в ухе, шум и плеск в ухе.
- Озноб и лихорадка несвойственны для наружного отита. наружного уха может наблюдать лишь при тяжелых и осложненных формах процесса.
- При развернутой картине наружного отита можно наблюдать картину шейного и околоушного лимфаденита – болезненного воспаления и увеличения шейных и околоушных лимфатических узлов.
- В крайне тяжелых случаях наружного отита можно наблюдать осложнения в виде перехода воспаления на ткани шеи, лица, расплавление ушных хрящей и другие гнойные осложнения. Такие сложные формы наружного отита встречаются у людей с сахарным диабетом, а также различными формами иммунодефицита – ВИЧ, СПИД, состоянием после химиотерапии, на фоне приема глюкокортикостероидов и цитостатиков.
Физиотерапия
Ускорить процесс выздоровления стремится комплексная терапия с применением физиолечения. Оно выполняет важные задачи: улучшение местного кровотока, санация от возбудителя, ускорение репарации тканей. По виду действий процедуры делят на:
- Согревающие. Это соллюкс, электрофорез, УВЧ.
- Очищающие. Относят промывание и продувание.
- Стимулирующие. Такие манипуляции как амплипульс, магнитотерапия, пневмомассаж.
Чтоб достичь поставленной цели, каждый метод лечения отита применяют в разные периоды течения. Тепловые процедуры противопоказаны при остром воспалении, гноетечении. Стимулирующие хорошо улучшают кровоток, снижают интенсивность болевого синдрома, но использование их при нарушении целостности барабанной перепонки не разрешено. Промывание уха целесообразно при скоплении патологического отделяемого. А вот продувание, направленное на восстановление проходимости евстахиевой трубы, не назначается при гнойных заболеваниях носоглотки. Иначе это может стать причиной распространения инфекционных агентов.

Причины двухстороннего отита
Существует множество факторов, способных провоцировать появление двухстороннего отита. У маленьких детей склонность к воспалительным процессам в среднем ухе объясняется особенностями анатомического строения слухового аппарата. Евстахиева труба, которая соединяет носоглотку с полостью внутреннего уха, короткая, широкая и располагается горизонтально. Эти факторы способствуют быстрому проникновению инфекции в среднее ухо и его воспаление.
Отрицательную роль в развитии патологии может сыграть особенность строения слизистой поверхности внутреннего уха. Если у взрослого человека она гладкая, то у ребенка — рыхлая и мягкая с небольшим количеством кровеносных сосудов, что делает её уязвимой перед патогенными микроорганизмами. Также заболевание может развиться на фоне снижения иммунитета или как осложнение после вирусных простудных инфекций. Отит часто сопутствует таким заболеваниям, как скарлатина, дифтерия и корь.
У грудного ребенка воспаление в ухе может возникнуть после того, как молоко матери попало в евстахиеву трубу. Поэтому следует кормить ребенка, держа его под углом, и после кормления поносить его столбиком, а не укладывать горизонтально в кроватку.
У взрослых людей, несмотря на предубеждения, острый отит напрямую не связан с переохлаждением, воздействием сквозняков, хождением в холодную погоду с непокрытой головой и попаданием воды в ухо. Болезнетворные бактерии и вирусы проникают в слуховую трубу и затем в полость среднего уха при неправильном сморкании двумя ноздрями одновременно с закрытым ртом.
Способствовать заболеванию могут различные хронические патологические состояния: наличие аденоидов и искривление носовой перегородки. Кроме того, с током крови в полость внутреннего уха может попадать возбудитель болезни при или другом инфекционном заболевании. Также воспалительный процесс может начаться в результате повреждения барабанной перепонки и проникновению возбудителя из внешней среды.
Диагностика двухстороннего отита
Жалобы со стороны уха зачастую возникают на фоне ОРВИ, , заболеваний носа, пазух и при патологическом увеличении миндалин. Для опытного отоларинголога не составляет особого труда установить точный диагноз на основании осмотра пациента и его опроса. В случае двухстороннего отита у маленького ребенка, надавливание на выступающий хрящик в передней части уха вызывает у него резкую боль и плач, этот признак свидетельствует о воспалении в слуховом проходе.
При внимательном осмотре врач обнаруживает выпячивание и покраснение барабанной перепонки, также могут наблюдаться её разрывы и гнойные выделения в слуховом проходе. Затрудненное носовое дыхание служит поводом для эндоскопического обследования носоглотки и устья слуховой трубы. Пробы камертонами показаны при снижении слуха, а тимпанометрия даёт возможность оценить подвижность барабанной перепонки и давление в полости за ней. Для точного исследования слуха назначается аудиометрия.
Диагностика острого среднего отита
На основании жалоб пациента и данных анамнеза заболевания врач лишь предположит наличие воспалительного процесса в среднем ухе. Подтвердить или опровергнуть данный диагноз поможет отоскопия – визуальный осмотр барабанной перепонки при помощи специального прибора – отоскопа. Барабанная перепонка имеет вид, специфичный для каждой из стадий заболевания:
- на стадии острого тубоотита перепонка лишь немного втянута;
- экссудативная стадия характеризуется гиперемией (покраснением) и утолщением барабанной перепонки, причем гиперемия охватывает сначала ненатянутую ее часть, распространяясь затем на всю поверхность перепонки;
- доперфоративная стадия острого гнойного отита отоскопически проявляется яркой гиперемией и отечностью барабанной перепонки и выбуханием ее в полость наружного уха различной степени выраженности;
- на перфоративной стадии определяется наличие отверстия на барабанной перепонке, из которого выделяется серозно-гнойный, гнойный или с примесью крови экссудат;
- на репаративной стадии перфоративное отверстие закрывается рубцовой тканью, барабанная перепонка серого цвета, мутная.
С целью определения качества слуха проводят камертональное исследование, результаты которого на разных стадиях также варьируют.
Изменения в общем анализе крови неспецифичны – определяются признаки воспалительного процесса (лейкоцитоз, нейтрофилез (если имеет место бактериальная инфекция), повышение СОЭ).
Бактериоскопическое исследование экссудата, взятого из очага воспаления, позволит определить вид возбудителя и чувствительность его к антибактериальным препаратам.
В чем опасность заболевания
Двусторонний отит – распространенное заболевание, последствия которого недооцениваются. Снижение или полная потеря слуха являются лишь малой частью вероятных осложнений.
Возможные последствия:
- Менингит. Воспаление мозговых оболочек нередко возникает при запущенной гнойной форме отита.
- Энцефалит. Поражение тканей мозга, как правило, тесно взаимосвязано с менингитом.
- Парез лицевого нерва. Страдает нервное обеспечение мимической мускулатуры.
- Лабиринтит. Представляет собой воспаление внутреннего уха. Сопровождается вестибулярными нарушениями (головокружение с тошнотой, расстройство походки). Гнойная форма чревата гибелью слуховых рецепторов.
- Мастоидит. Воспаление сосцевидного отростка височной кости может привести к разрушению слуховых косточек, расположенных в среднем ухе.
- Хронизация процесса. Двухсторонний или односторонний адгезивный отит, возникающий при наличии постоянного воспалительного очага в среднем ухе, приводит к формированию соединительнотканных спаек, нарушающих подвижность слуховых косточек.
- Формирование холестеатомы. Данное осложнение представляет собой полость, заполненную омертвевшими эпителиальными клетками, кератином и кристаллами холестерина, окруженную соединительнотканной капсулой.
- Перфорация перепонки. Гной, скопившийся в среднем ухе, оказывает давление на ушную мембрану. Это способно привести к ее разрыву и рубцеванию в месте перфорации.
Основная опасность отита заключается в том, что указанные осложнения тесно взаимосвязаны и могут становиться причиной друг друга. Например, разрыв холестеатомы способен привести к мастоидиту, а тот, в свою очередь, к парезу лицевого нерва.
Симптомы двухстороннего отита
Инфекция может протекать в острой и хронической формах. с острым течением имеет внезапное начало. Рассмотрим развитие симптомов в зависимости от стадии заболевания.
В первой стадии возникает дискомфорт, ощущение заложенности или шума в ушах. Общее состояние не нарушено, поэтому больной не придает клинике должного внимания. Далее нарастает отечность слизистой внутреннего уха, инфекция распространяется. Это и будет называться двусторонним катаральным отитом: заложенность и снижение слуха усиливаются, дискомфорт перерастает в резкую боль, повышается температура тела.
В стадию гнойного воспаления боль становится нестерпимой, возможна иррадиация в челюсть, шею, зубы. Состояние общей интоксикации с лихорадкой отягощают течение болезни. Когда происходит прорыв гнойного секрета наружу, снижается внутриполостное давление в ухе, человек ощущает облегчение. Интенсивность боли снижается, температура нормализуется. Но неудобство теперь составляет появление из уха гнойного и сукровичного содержимого. Этап репарации — это рубцевание, восстановление барабанной перепонки. Общие симптомы проходят, беспокоит пациента ощущение тугоухости разной степени выраженности и фонового шума в ушах.
Хронические формы отита с развитием патологии костных структур, стойким нарушением слуха, носового дыхания могут повлиять на трудоустройство и воинский учет в военкомате. Такие нарушения должны быть подтверждены отоскопией, рентгеном и компьютерной томографией.

Диагностика и лечение
Чтобы произвести эффективное лечение острой формы отита среднего уха, необходимо правильно поставить диагноз и выяснить на какой стадии находится заболевание. Так как симптомы достаточно характерные, обычно проблем с этим не бывает. Для уточнения ситуации у взрослых производится ряд исследований:
- Осмотр отоскопом. Выявляются гиперемированные участки слизистого эпителия, помутнение барабанной перепонки, её прободение. Также может просматриваться скопление жидкости в среднем ухе.
- Аудиометрия и тимпанометрия. Определяется степень снижения слуха, проверяется функционирование барабанной перепонки.
- КТ, МРТ и рентгенография. Это вспомогательные методы обследований для определения состояния мягких и костных тканей, в основном применяются при подозрении на наличие осложнений.
Лечение отита у взрослых основано на сочетании лекарственной терапии и вспомогательных мер
Важно устранить причину, спровоцировавшую воспаление уха. Именно поэтому необходимо выполнить лечение первичного заболевания, то есть простуды, гайморита, аллергии и т.д.
Чтобы снять воспаление, устранить отечность и уничтожить болезнетворные бактерии, нужно разбить лечение на несколько шагов:
- Прием противовоспалительных препаратов. Это лекарства, обладающие жаропонижающим и противовоспалительным действием. Также они обезболивают и устраняют последствия инфекции.
- Антибактериальные средства и антибиотики. При серьезном заболевании назначается системный прием. Для локального воздействия используются ушные капли.
- Антигистаминные препараты. Незаменимы при аллергической форме болезни, помогают снять отечность тканей.
- Сосудосуживающие капли. Используются для снятия отечности и устранения насморка.
На начальном этапе лечение дополняется прогревающими компрессами. Можно использовать физиотерапевтические процедуры по назначению ЛОРа, чтобы улучшить восприятие лекарств и ускорить процесс выздоровления.
При накоплении гноя следует провести хирургическое вмешательство, чтобы очистить полость уха от выделений. Парацентез – это прокол мембраны. Через отверстие гной вытекает наружу, а через несколько дней оно затягивается. При остром отите у взрослых разрыв обычно происходит самостоятельно и не требует дополнительного врачебного вмешательства.
Осложнения и последствия отита
Хотя болят при отите только уши, осложнения при неадекватном лечении или его отсутствии могут затронуть многие органы. Незавершенное лечение отита приводит к очень страшным последствиям – нагноение переходит на нижнюю челюсть, задевая слюнную железу и нередко приводя к инвалидизации.
Но ещё более опасным отит делает то, что это заболевание не всегда легко выявить. Например, в некоторых случаях болезнь не сопровождается острой болью в ушах. Нередко из-за отита нарушается работа желудочно-кишечного тракта. Это объясняется тем, что наша брюшная область и ухо связаны одним нервом. Поэтому во время отита, особенно у ребенка, может вздуться кишечник, появиться рвота, запор. То есть, можно заподозрить аппендицит, в этом случае вас направят к хирургу. Но диагностику воспалительных заболеваний у маленьких детей нужно обязательно проводить с участием ЛОР-врача.
Если мама посчитает, что у её ребенка просто расстройство желудочно-кишечного тракта, и возьмется за самостоятельное лечение, то отит тем временем сможет перерасти в более серьезное заболевание – отоантрит. Это ситуация, в которой гной переходит в заушную область и присоединяется ещё одно воспаление, в результате чего внешне уши оттопыриваются, появляется отек и снова повышается температура. Осложнение может наступить как в ближайшие дни, так и через месяц, то есть, предсказать его нельзя. Если и эти симптомы отита не будут замечены, то через пару месяцев разовьется менингит, поэтому будьте осторожны с отитом.
К другим распространенным осложнениям отита относят переход в хроническую стадию, поражение вестибулярного аппарата и тугоухость.
Кроме того, осложнением отита могут стать:
- Менингит и прочие внутричерепные осложнения (абсцесс мозга, энцефалит, гидроцефалия) – следующая за отоантритом стадия, если меры не предприняты вовремя;
- Парез лицевого нерва;
- Разрыв барабанной перепонки и заполнение ушной полости гноем;
- Холестеатома – перекрытие слухового прохода опухолевидным кистообразным образованием в виде капсулы с омертвевшим эпителием и кератином;
- Мастоидит – воспаление сосцевидного отростка, вызывающее разрушение слуховых косточек в среднем ухе;
- Расстройство функционирования ЖКТ – вздутие, рвота, ;
- Стойкое нарушение слуха, тугоухость (вплоть до полной глухоты).
Хронический отит чрезвычайно трудно лечится и сильно снижает качество жизни – нарушается слух, в ушах идет постоянный воспалительный процесс и происходит нагноение. Зачастую для избавления от хронического отита у взрослых консервативного лечения недостаточно, и приходится прибегать к операции.
Лечение отита
Как правило, острый отит требует обращения к ЛОР-врачу. Правда, некоторые случаи неосложнённого отита могут пройти самостоятельно, но спрогнозировать степень серьёзности данного заболевания без осмотра специалиста очень трудно. Самолечением заниматься не рекомендуется, это допустимо только в тех случаях, когда по тем или иным причинам обращение к специалисту затруднено. В этом случае следует обеспечить больному покой и сухое тепло на область больного уха (можно использовать грелку, завёрнутую в полотенце). Также можно применять светолечение синим светом (“Синяя лампа”). Из медицинских препаратов можно применять ушные капли (софрадекс, тобрадекс, отипакс и т.п.), болеутоляющие (ибупрофен, парацетамол), антигистаминные с седативным действием (тавегил, димедрол, супрастин).
Однако основу лечения в большинстве случаев составляет антибиотикотерапия: могут применяться амоксициллин, цефиксим, ципрофлоксацин, азитромицин и ряд других антибиотиков. В любом случае, крайне желательно, чтобы антибиотик для лечения также был назначен врачом-оториноларингологом.
С успехом в лечении отита применяется физиотерапия. Это наряду с упомянутым выше светолечением синей лампой могут быть и другие процедуры: УФО, УВЧ и др. Однако физиотерапия противопоказана в разгар острого периода при наличии активного гнойного процесса в ухе.
Иногда может потребоваться хирургическое вмешательство (например, прокол барабанной перепонки, о чём также было сказано выше). Выбор конкретного вида лечения либо процедур должен осуществляться ЛОР-врачом.
Как правило, если лечение было своевременным и адекватным, острый отит независимо от формы хорошо поддаётся лечению, и каких-либо неблагоприятных последствий удаётся избежать. Однако в запущенных случаях возможны осложнения либо переход болезни в хроническую форму. При хроническом отите наблюдаются примерно те же признаки, что и при острых формах данного заболевания: боль, шум и заложенность в ухе, ухудшение слуха, гноетечение, в редких случаях нарушения равновесия и координации – однако симптомы эти носят менее выраженный, вялый характер. В то же время болезнь протекает значительно более упорно, периодически то стихая, то обостряясь.
Из серьёзных и опасных осложнений как острого, так и хронического отита можно отметить следующие: менингиты, энцефалиты, абсцессы мозга, стойкие слуховые либо вестибулярные расстройства, мастоидит и т.д. Все эти осложнения, как уже было сказано, могут иметь место лишь при отсутствии своевременного лечения, либо как результат пренебрежения советами врача. Внимательное отношение к своему здоровью, таким образом, является важным фактором, позволяющим избежать осложнений и неблагоприятных последствий отита.
Стадии двустороннего отита
Классическая клиническая картина выделяет пять стадий протекания двустороннего отита, каждая из которых приходит на смену следующей. Исходя из этого, лечащий врач и назначает правильно лечение, которое способствует скорейшему выздоровлению пациента:
- 1 стадия. Пациент жалуется на чувство , шум, головные боли, головокружение, а также общее недомогание организма. Порой может диагностироваться небольшое увеличение температуры тела. Перечисленные симптомы не позволяют точно диагностировать двусторонний отит у взрослых или детей, так как их можно спутать с симптоматикой обычного гриппа;
- 2 стадия. Помимо симптоматики первой стадии пациент начинает отмечать резкую боль в ухе. Неприятные ощущения вызваны катаральным воспалением среднего уха, а также слизистой оболочки. Всегда отмечается увеличение температуры тела;
- 3 стадия. Данная стадия классифицируется как доперфоративная. Она сопровождается очень неприятными болевыми ощущениями, которые отдают теперь не только в ухо, но и в шею, глаза, зубы и глотку. В данном случае температура тела поднимается очень высоко, и длительное время находится на уровне 39 – 40 градусов. Помимо этого резко снижается слух, появляется озноб в теле, тошнота и рвота, которая не вызвана приемом пищи;
- 4 стадия. Данная стадия классифицируется, как постперфоративная и в случае, если диагностируется острый двухсторонний отит, то сопровождается не только болевыми ощущениями, но и гнойными выделениями из ушного канала. Данная стадия очень опасная не только для здоровья пациента, но и для его жизни, так как есть большая вероятность, что гнойные выделения попадут в черепную полость, что может привести к развитию менингита и абсцессу мозговых тканей;
- 5 стадия. Последняя стадия классифицируется как реперативная. В данном случае отмечается купирование воспалительных процессов и начинается процесс выздоровления пациента.

