Содержание:
Что такое двусторонняя полисегментарная пневмония
О том, что такое двусторонняя пневмония, понятно из названия болезни. Это болезнь, поражает сразу оба лёгких человека. Такое заболевание может быть, как симметричным, так и нет.
Двустороннее воспаление ещё более опасно, чем его односторонний вариант, ведь даже при односторонней пневмонии человек страдает от сильнейшей нехватки кислорода и нарушения работы органа дыхания. При двустороннем варианте тяжесть последствий заболевания и вероятность летального исхода, которая и так не маленькая, умножается на два (в лучшем случае).
Чаще всего двусторонняя пневмония является крупозной (изменения лёгочной ткани напоминают крупу или овсяные зёрна), и вызывается поражением тканей высокопатогенными микроорганизмами, в большинстве случаев — пневмококками.
Двусторонняя пневмония очень тяжело лечиться по многим причинам: снижение жизнеспособности и сопротивляемости организма из-за полностью пораженной дыхательной системы, живучести самого возбудителя либо наличия нескольких возбудителей, один из которых или несколько были не замечены вовремя.
Помимо рентгеновских или томографических снимков, недуг можно определить по герпетическим высыпаниям на лице, ещё более остром течении болезни, очень сильной дыхательной недостаточности, невероятной потливости пациента, тяжелейшая асфиксия со всеми признакам и сильному падению артериального давления.

Сегментная пневмония представляет собой поражение сегмента лёгкого, к которому относят область органа дыхания с большим количеством альвеол, имеющих общую систему кровообращения, а также один общий бронх. Полисегментарная пневмония – болезнь, расположившаяся сразу в нескольких сегментах органа.
Двусторонняя полисегментарная пневмония представляет собой воспаление нескольких сегментов лёгочной ткани, расположенное сразу в обоих лёгких. Данный тип заболевания очень опасен, так как он не только затрагивает сразу оба легких, но полностью их поражает рассредоточиваясь по органу. Разрастаясь, очаги могут сливаться, образуя тотальную пневмонию вплоть до полного поражения тканей, что неминуемо ведёт к гибели больного.
Обширная пневмония подобного типа очень легко разрастается, ведёт к образованию тотального поражения лёгочной ткани, подразделяющейся на:
- Субтотальную пневмонию, когда у больного остаётся незаражённой малая часть лёгких, а с ней шанс на выживание.
- Тотальная, когда охвачено целое лёгкое.
- Двусторонняя субтотальная когда в обоих лёгких есть не только очаги воспаления, но и здоровая ткань.
Двусторонняя полисегментарная пневмония характерна чаще всего для детей, чья способность противостоять болезни намного ниже, при этом является следствием другого заболевания, зачастую ОРВИ или ОРЗ. У взрослых данный тип болезни проявляется как самостоятельное заболевание, поражая пожилых либо людей с иммунодефицитом.

У детей двустороннее полисегментарное воспаление лёгких сопровождается ГНТ (гиперчувствительность немедленного типа), которая представляет собой сильный, невероятно быстроразвивающийся отёк тканей лёгкого и является своеобразной аллергической реакцией. Детский организм принимает антигены пневмококков, похожие на человеческие белки, за свои ткани, а взбудораженная иммунная система начинает борьбу с собственными клетками организма.
У взрослых людей подобный процесс может произойти при нижнедолевой полисегментарной правосторонней пневмонии.
Помимо всего прочего, воспаление лёгких подразделяется на больничное и внебольничное. Больничное воспаление лёгких представляет собой заражение тканей лёгких больничными инфекциями, являющимися результатом мутации или изменчивости микроорганизмов под действием различных лекарственных средств либо дезинфекторов, что обуславливает их особую живучесть, а также патогенность. Однако, привыкнув к определённой среде обитания, такие микробы и вирусы плохо выживают в природной среде, что предохраняет человечество от массовых тяжелейших пандемий.
Внебольничные пневмонии являются обычными заболеваниями с нормальными природными возбудителями, довольно легко поддающимися лечению. Больничная двусторонняя полисегментарная пневмония чаще всего является последствием другого тяжёлого заболевания, поразившего дыхательную систему организма, либо серьёзно ослабившего иммунную систему больного. Внебольничная двусторонняя полисегментарная пневмония чаще всего является самостоятельным заболеванием – воспалением лёгких классического типа.
Лечение
Это очень тяжелая форма воспаления легких, которая примерно в 35% случаев перерастает в затяжную. Из-за этого лечение должно проводиться только в условиях стационара (исключения бывают крайне редко) и одним врачом. Такая стабильность необходима для поэтапного контроля состояния пациента.
Принцип лечения – борьба с возбудителем болезни при помощи антибактериальных препаратов. Без антибиотиков не лечится ни одна разновидность пневмонии.
Медики в рамках терапии назначают:
- «Амоксициллин»;
- «Цефаклор»;
- «Цефазолин»;
- «Офлоксацин»;
- «Эритромицин»;
- «Ципрофлоксацин».
Неплохо зарекомендовал себя классический пенициллин, но врачи все чаще отказываются от него в пользу более современных препаратов.
Не стоит забывать о том, что при данной разновидности пневмонии в бронхах скапливается огромное количество мокроты, которая не только затрудняет дыхание, но и служит прекрасной средой для размножения опасных бактерий. Потому прием муколитических (отхаркивающих) препаратов необходим.
Среди них:
- «Амброксол»;
- «Бромгексин»;
- «Амбробене»;
- «Синупрет»;
- «АЦЦ»;
- «Флюдитек»;
- «Гербион».
Некоторые из них имеют противопоказания, так что самостоятельно выбирать лекарство не стоит. Используйте только те препараты, которые назначит лечащий врач после полного обследования.
Важно! Эффективное лечение пневмонии невозможно без поддержания иммунитета. Для этого врач назначает больным прием витаминных комплексов, а также средства для укрепления сердца.
Лечение
Диагноз двухсторонняя полисегментарная пневмония ставится по клиническим симптомам и результатам рентгенографии грудной клетки. Дополнительно необходимо сделать общий анализ крови, чтобы определить возбудителя болезни.
Двухсторонняя пневмония требует немедленной комплексной терапии. Чем раньше будет начато лечение, тем больше шансов на благополучное выздоровление.
Лечение пневмонии обязательно включает в себя:
- Строгий постельный режим.
- Употребление большого количества жидкости.
- Полноценный рацион питания, обогащенный витаминами и полезными микроэлементами.
Лечение двухсторонней пневмонии должно проходить в условиях стационара, поскольку состояние больного может резко ухудшаться. При дыхательной недостаточности срочно проводится кислородная терапия.
Медикаментозный способ
Наиболее важную роль в лечении двухсторонней тотальной пневмонии играют антибактериальные препараты. Вовремя назначенный курс антибиотиков в этом случае в прямом смысле спасет жизнь. Для этого применяют препараты широкого спектра действия, чаще всего из группы цефтриаксонов, макролидов либо фторхинолонов. Это позволяет быстро подавить развитие очага инфекции.
При первых симптомах пневмонии, особенно у маленьких детей, нужно немедленно обращаться за медицинской помощью. Это связано с тем, что болезнь развивается молниеносно.
Дополнительно применяется симптоматическое лечение, включающее в себя:
- жаропонижающие и противовоспалительные препараты;
- бронхолитические препараты;
- муколитические препараты.
Дополнительно назначают поливитамины. В период выздоровления к медикаментозному лечению добавляют такие методы физиотерапии, как массаж и дыхательная гимнастика.
Народными средствами
Домашние средства в этом случае могут применяться в период постепенного выздоровления и реабилитации после тяжелой болезни – только как гармоничное дополнение к основному лечению, назначенному врачом. На этапе восстановления могут применяться проверенные народные средства на основе лекарственных растений.
Даже на этапе выздоровления лечение народными средствами можно применять только после консультации с врачом. Это связано с тем, что организм ослаблен, и даже самые «безобидные» домашние методы лечения могут навредить.
В качестве народных средств в период реабилитации могут применяться:
- травяные чаи и витаминизированные напитки;,
- отвары лекарственных трав;
- согревающие компрессы;
- паровые ингаляции;
- теплые примочки.
В сочетании с физиотерапией это помогает быстро восстановить защитные силы организма и обеспечить максимально быстрое выздоровление.
Как дополнение к медикаментозному лечению могут применяться народные методы.
Симптомы патологии у взрослых и детей
Симптомы полисегментарной пневмонии у взрослых и детей можно разделить на 2 категории:
- Бронхолегочные;
- Интоксикационные.
Интоксикационные симптомы заболевания обуславливают тяжесть состояния пациента. Они проявляются:
- Головной болью и головокружением;
- Мышечной слабостью;
- Лихорадкой и ознобами;
- Суставными болями.
Как проявляется интоксикация
Специфическим признаком полисегментарного воспаления легких являются высокие цифры температуры. У некоторых детей она поднимается до 40 градусов, а у взрослых – до 39 градусов. Причем состояние развивается молниеносно на фоне полного благополучия. Такая клиническая картина наблюдается на фоне пневмококковой пневмонии.
Возникновению лихорадки может предшествовать потрясающий озноб в течение нескольких часов и повышенная потливость кожных покровов. В это время происходит быстрое нарастание воспалительных изменений в легочной ткани. За счет повреждения тканей в крови нарастают продукты их распада и концентрация токсинов возбудителей. Это увеличивает вязкость крови, что приводит к нарушению мозгового кровоснабжения. Его последствием становятся головные боли и головокружение.

При стрептококковом или стафилококковом поражении легочной ткани у детей, повышение температуры характеризуется относительной стабильностью в пределах (38-39 градусов). В медицине оно получило название «febris continua» («лихорадка постоянная»).
При пневмококковом воспалении легких у взрослых температурная реакции является стабильной, а цифры на термометре не отклоняются более чем на 1 градус Цельсия в течение дня. Такое состояние может продолжаться в течение недели, а затем, на фоне адекватной терапии, лихорадка постепенно снижается.
У детей данный возбудитель может вызвать острую лихорадочную реакцию с выраженным интоксикационным синдромом, которая не исчезает в течение 5 дней.
Мышечная слабость у пациентов с полисегментарной пневмонией формируется вследствие снижения текучести крови, что обуславливает нарушение поступления питательных веществ и кислорода.
Аналогичный патогенез и у суставных болей при пневмонии. За счет нарушения микроциркуляции в надкостнице, любое движение в суставе обуславливает умеренную боль.
Бронхолегочной синдром при двусторонней полисегментарной пневмонии
Бронхолегочной синдром при двухсторонней пневмонии обусловлен не только скоплением инфильтрата в полости альвеолярных ацинусов (терминальная часть бронхиального дерева), но и размножением возбудителях в клетках дыхательных путей (трахея, бронхи).
Основные симптомы бронхолегочного синдрома:
- Влажные мелкопузырчатые хрипы (выслушивается при аускультации);
- Кашель с отделением мокроты;
- Болевой синдром в грудной клетке (при воспалении плевральных листков).
Хрипы обусловлены отеком стенки бронхов и наличием внутри них мокроты.
В норме организм для освобождения дыхательного тракта от инородных тел и бактерий активирует движение ресничек эпителия верхних дыхательных путей в обратную сторону потоку воздуха. Когда этого механизма недостаточно или инфекция проникает в нижележащие отделы, запускается механизм элиминации чужеродных веществ с помощью спастических пропульсивных сокращений бронхов (кашлевой толчок).
При полисегментарной пневмонии в просвете альвеолярных ацинусов скапливается большое количество жидкости, которое организм стремиться удалить наружу. Так возникает длительный продуктивный кашель при воспалении легких, который не исчезает до тех пор, пока не будут полностью очищены дыхательные пути.

Болевой синдром в грудной клетке со стороны поражения обусловлен воспалением плевры. В ней имеются болевые рецепторы, которые раздражаются при малейшем повреждении функциональной ткани плеврального листка. На фоне полисегментарной пневмонии с плевритом любое небрежное движение способно вызвать резкую боль в груди.
Вышеописанные симптомы с большой степенью достоверности позволяют заподозрить воспаление легких, но не помогают врачу установить размер поражения легочной ткани. Для этого применяется рентгенография органов грудной клетки. Признаки полисегментарной пневмонии, описанные в статье, должны помочь человеку самостоятельно заподозрить патологию и незамедлительно обратиться к врачу.
Клинические проявления
В начальной стадии болезни симптомы схожи с проявлениями простудных заболеваний, но развитие пневмонии происходит очень быстро и появляется острая симптоматика:
- Высокая температура 39-40 градусов. Она поднимается резко и держится длительное время. Жаропонижающие средства дают кратковременный эффект.
- Озноб. Может длиться на протяжении нескольких часов. Увеличивается потливость кожных покровов.
- Кашель. Сильный, изнуряющий с большим количеством мокроты с примесью крови или гноя.
- Головная боль и головокружение. Эти симптомы возникают из-за повышенной концентрации возбудителей, отчего кровь становится вязкой. Это приводит к нарушению мозгового кровообращения.
- Боль в мышцах. Развивается из-за вязкой крови и плохого кровоснабжения мышц.
- Одышка. Возникает при физических нагрузках и в состоянии покоя.
- Боль в груди. Развивается при поражении плевры, которая имеет нервные окончания. Чаще всего такой симптом развивается у детей.
https://youtube.com/watch?v=hhI3TRVGmFs
Опасность заключается в том, что первая стадия пневмонии может проходить практически бессимптомно. И человек обращается в медицинское учреждение, когда болезнь приобретает тяжелую форму.
Высокая температура — один из признаков пневмонии.
Осложнения
Двусторонняя полисегментарная пневмония само по себе тяжкое заболевание, осложнений немного, но они крайне серьезны из-за стремительного развития болезни и сильнейшей интоксикации организма. Увеличение вязкости крови приводит к нарушениям функционирования центральной нервной и сердечно-сосудистой систем.
Концентрация возбудителей увеличивается, и они начинают поражать другие ткани, вызывая менингит, эндокардит, перикардит, миокардит. Возможен абсцесс легких, плеврит, удушье
Поэтому важно застать болезнь на начальной стадии развития и не допустить осложнений.
Причины заражения
В первую очередь при развитии заболевания страдает плевра легкого, где находятся нервные окончания. Их раздражение провоцирует сильные боли, особенно у детей. Полисегментарная пневмония у взрослых проходит не так остро, поэтому некоторые не обращаются к врачу, не подозревая о своем диагнозе и его опасности.
К основным причинам возникновения болезни относятся:
- проникновение в организм патогенных бактерий – стафилококка, пневмококка, хламидий или микоплазмы;
- осложнения после неправильного лечения или его отсутствия при ОРВИ;
- сильное ослабление иммунитета хроническими патологиями, недостаток жизненно важных витаминов в организме;
- грибки и паразиты.

В детском организме полисегментарная пневмония провоцирует отек тканей легкого, прогрессирование которого можно остановить только в больнице. Такое состояние чаще всего вызывает пневмококк. Эта причина может никак не проявлять себя длительное время, а дать знать о себе только при переохлаждении или влиянии на организм других провоцирующих факторов.
При двустороннем воспалении затрудняются дыхательные процессы сразу в обоих легких, происходит постепенное разложение тканей, а токсины попадают в кровоток. Кровь становится более густой, что негативно отражается на питании головного мозга и сердца. В итоге инфекция охватывает жизненно важные органы, провоцируя эндокардит, менингит, перикардит, абсцесс органов дыхательной системы.
Как возраст влияет на течение болезни у детей?
Важную роль в развитии патологии играет возраст ребенка. У них риск заражения намного больше. Чем младше ребенок, тем хуже развиты защитные свойства его организма, тем хуже он противостоит поражению патогенными микробами.

Следует отметить, что у грудничков болезнь протекает еще тяжелее. Органы дыхательной системы у новорожденных развиты не до конца, просветы бронхов еще очень узкие и тонкие, ткани легкого не полностью сформированы. Все это повышает риск замедления газообмена и формирование очагов инфекции.
Причины и классификация заболевания
Такой тип пневмонии излечим. Необходимо вовремя начать терапию. Полное выздоровление наступает через гораздо больший срок, нежели в ходе лечения обычной пневмонии. Но не все так радужно. Если организм человека ослаблен, произошла сильная интоксикация, неправильно назначены антибиотики, полисегментарная пневмония может стать затяжной. Такая ситуация по статистике отмечается в 30-35% случаев. Чаще страдают этим недугом пациенты в возрасте или недоношенные новорожденные дети.
Если в результате флюорографического обследования у больного выявляется несколько очагов воспалений в легких, врач ставит диагноз «полисегментарная пневмония». Процесс идет в разных сегментах и непредсказуем. Болей на начальном этапе человек не ощутит, поскольку в легких нет скопления рецепторов, отвечающих за передачу тревожных импульсов. Поэтому даже сильный воспалительный процесс может оставаться незамеченным долгое время.
Причины полисегментарной пневмонии:
- Инфекции бактериального типа.
- Вирусы.
- Грибковые инфекции.
- Неправильное лечение антибактериальными препаратами.
- Позднее лечение уже имеющихся инфекций.
- Осложнение пневмонии традиционного типа.
- Недоношенность новорожденного младенца.
- Интоксикация в результате чрезмерного приема спиртного.
У детей такое заболевание характеризуется гиперчувствительностью в период развития недуга. От быстро разрастающегося отека легких ребенок начинает задыхаться. К главным причинам возникновения затяжной пневмонии у всех категорий больных врачи относят общее ослабление иммунной системы. Поначалу воспаление может протекать вяло, но позже резко перейти в острую форму.
Затяжная пневмония классифицируется по ряду признаков:
- сегментарная (когда воспаление затрагивает 1 сегмент);
- в зависимости от места дислокации — односторонняя, двусторонняя, в нижней или в верхней части легкого;
- долевая, когда воспаление охватывает всю долю легкого.
Признаки этого заболевания и его различных форм у каждого больного разнятся, но общие характеристики схожи. Поднимается высокая температура (до 40°С). Такая реакция отмечается как у малышей, так и у взрослых. Человека лихорадит, он потеет. Даже когда температуру немного удается сбить, больной чувствует себя крайне плохо. Ткани легких стремительно повреждаются. В результате продукты распада — токсины — попадают в кровь и, концентрируясь в ней, приводят к сильной интоксикации. У пациента кружится и болит голова, нарушается снабжение кровью мозга. Такое состояние сопровождает пациента постоянно, даже в период проведения терапии.

Появляются боли в суставах, ломота в мышцах. Это объясняется повышенным жаром. Температура даже при адекватном лечении держится в течение недели или чуть дольше. Пациента в любом случае необходимо срочно обследовать и госпитализировать. Симптомы в некоторых случаях и не проявляются так открыто, если человек до этого какое-то время бесконтрольно принимал антибиотики. Течение болезни сглаживается за счет их действия. Но это опасно, поскольку коварный недуг будет прогрессировать скрыто и в какой-то период наступит резкое ухудшение.
При осмотре пациента с жалобами на боли, одышку, температуру врач обязательно услышит хрипы и направит на рентген (флюорографию). Пневмония левосторонняя полисегментарная, как и правосторонняя, характеризуется отеком и давящими ощущениями именно в той части, где концентрируется воспаление.
Лечение
Особенности лечения внебольничной пневмонии
Амбулаторных больных, требующих лечения внебольничного вида пневмонии, можно условно разделить на две группы.
Пациенты младше 60 лет без сопутствующих патологий
К первой группе относятся пациенты младше 60 лет, не имеющие сопутствующих патологий. В большинстве случаев адекватный ответ от антибиотикотерапии может быть получен при применении средств для перорального применения.

Препаратами выбора являются макролидные антибиотики или амоксициллин. Группе макролидов обычно отдают предпочтение на фоне непереносимости β-лактамов либо при наличии подозрения на атипичную этиологию заболевания (хламидии, микоплазма). В качестве альтернативных средств назначаются фторхинолоны.
Пациенты пожилого возраста и больные с сопутствующими заболеваниями
Во вторую группу входят пациенты пожилого возраста и/или больные, имеющие сопутствующие заболевания, которые влияют на этиологию болезни и являются факторами риска неблагоприятного прогноза. К ним относятся:
- хроническая обструктивная болезнь легких;
- цирроз печени;
- сахарный диабет;
- хроническая почечная недостаточность;
- застойная сердечная недостаточность;
- алкоголизм, наркомания;
- дефицит массы тела.
Адекватный клинический эффект у пациентов этой группы также может быть получен при применении пероральных антибиотиков. Вероятность этиологической роли грамотрицательных бактерий у больных, имеющих сопутствующие патологии, выше, поэтому в качестве препарата выбора рекомендован амоксициллин/клавуланат.
В связи с возможной хламидийной этиологией таким пациентам может назначаться комбинированная терапия макролидами и β-лактамами, альтернативой может быть применение респираторных фторхинолонов (левофлоксацин, моксифлоксацин).
Терапия госпитальной пневмонии
Больным, которым диагностирован госпитальный вид пневмонии, при тяжелом течении патологии показано парентеральное введение антибиотиков широкого спектра действия, которые максимально перекрывают грамположительную и грамотрицательную предполагаемую флору: фторхинолоны, цефалоспорины III–IV поколений, карбапенемы.

Лечение пациентов с выраженным иммунодефицитом
При выраженном иммунодефиците, декомпенсации сопутствующих заболеваний также может потребоваться комбинированная антимикробная терапия – сочетание аминогликозидов и цефалоспоринов (синергетическое воздействие в отношении синегнойной палочки) или макролидов (при наличии подозрении на легионеллезную пневмонию).
Как оценивается эффективность лечения
Основные критерии адекватности проводимого лечения:
- снижение температуры тела до < 37,5 °С;
- отсутствие интоксикации организма, гнойной мокроты, дыхательной недостаточности (при частоте дыхания до 20/мин), отрицательной динамики на рентгенограмме;
- нормализация показателей крови: количество лейкоцитов < 10х109/л, нейтрофилов < 80%, юных форм < 6%.
При длительно сохраняющейся симптоматике необходима дифференциальная диагностика, особенно с такими заболеваниями, как туберкулез, рак легкого, застойная сердечная недостаточность и проч.
В восстановительный период медикаментозное лечение может быть дополнено методами физиотерапевтического воздействия: ультравысокочастотной терапией (УВЧ), индуктотермией, лекарственным электрофорезом, ультрафиолетовым облучением (УФО) на грудную клетку. С целью улучшения дренажа бронхиального дерева назначается дыхательная гимнастика, вибромассаж, массаж грудной клетки.
Методы лечения
Терапевтические мероприятия назначаются врачом только после изучения рентгенологических снимков и результатов лабораторных анализов. Лекарственные средства будут подбираться в зависимости от возбудителя патологии. Одними для всех больных будут профилактические меры, направленные на предупреждение осложнений в виде плеврита, абсцесса, менингита, перикардита и других патологий дыхательной и сердечно-сосудистой систем.
Принципы эффективной терапии воспаления легких:
- Выявление и ликвидация этиологического фактора (причины).
- Устранение очага воспаления.
- Симптоматическое лечение.
Этиологическая терапия основывается на применении антибактериальных или противовирусных средств. Очаг воспаления уменьшается путем приема нестероидных противовоспалительных средств и соблюдения постельного режима с обильным питьем. Симптоматическое лечение проводится с использованием препаратор от кашля, в частности отхаркивающих средств.
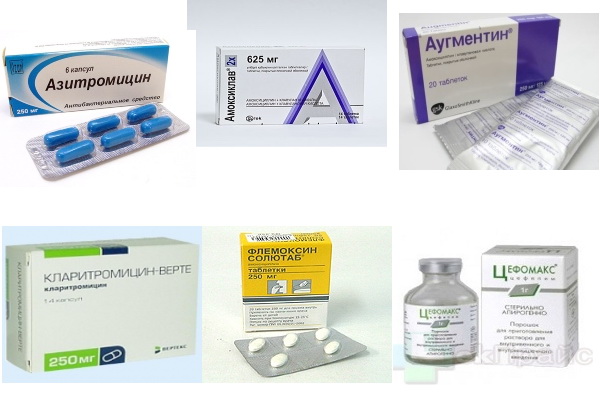
Больному назначаются жаропонижающие препараты — Аспирин, Ибупрофен, Парацетамол. Из муколитиков, препаратов разжижающих слизь, показаны лекарства Амброксол, АЦЦ, Бромгексин.
При бактериальном поражении легких терапия проводится комбинацией антибактериальных средств. Повысить эффективность лечения поможет проведение анализа на чувствительность бактерии к отдельным препаратам. Для этого у больного на посев забирается мокрота из легких.
Этиотропная терапия при полисегментарной пневмонии имеет следующие особенности:
- осложненное заболевание лечится с применением фторхинолов;
- после 60 лет больным назначаются аминопенициллины или цефалоспорины;
- сначала средства вводятся внутримышечно или внутривенно, затем перорально;
- при сопутствующих патологиях органов дыхания после 60 лет показаны макролиды.
При осложненном воспалении нескольких сегментов легких лечение включает:
- антигистаминные средства — Кетотифен, Тавегил;
- проведение гемодиализа;
- общеукрепляющие препараты — настойки и отвары трав (элеутерококк, женьшень);
- гликозиды при сопутствующих нарушениях со стороны сердечно-сосудистой системы.
ВОЗ для эффективного избавления от пневмонии без последствий рекомендует:
- осторожный приема антибактериальных препаратов, точное следование инструкции и дозировке, указанной лечащим врачом;
- щадящий режим — исключение высоких физических нагрузок, пребывание в теплом помещении, употребление легкой пищи, отказ от алкоголя и курения, минимизация стрессовых ситуаций;
- отказ от самолечения и выбора лекарственных средств без консультации у врача;
- полное завершение курса лечения (улучшение самочувствия не говорит о выздоровлении, и после устранения симптомов инфекция еще пребывает в организме).
Перед назначением лечения больной проходит общий осмотр у врача (пульмонолога или терапевта). Специалист проведет перкуссию и аускультацию, после чего назначит лабораторные анализы и рентгенографию. При атипичном течении заболевания дополнительно будет проведена магнитно-резонансная томография. Это исследование позволяет изучить ткани органа послойно, увидев малейшие изменения. Способы диагностики будут зависеть и от сопутствующих заболеваний.
При полисегментарной пневмонии легкой степени лечением займется врач-терапевт. При осложненном течении патологии потребуется помощь пульмонолога и кардиолога. Лечение может проводиться как в условиях стационара, так и дома, что будет зависеть от степени тяжести заболевания и состояния больного.
Классификация пневмоний
Пневмонии бывают:
- Внебольничная. То есть пневмония появилась дома или в первые два дня после госпитализации больного в стационар;
- Внутрибольничная. Образовалась спустя два дня нахождения в стационаре;
- Аспирационная. Такая пневмония бывает у людей, которые часто выделяют рвотные массы. Например, у людей с поражением центральной нервной системы, у алкоголиков, у психически нездоровых лиц;
- Иммунодефицитная. Такой вид пневмонии наблюдается у пациентов с диагнозом СПИД, у больных с онкологией, у наркоманов.
Существуют разные классификации пневмонии:
- По течению:
- Острая. Пневмония началась внезапно, в результате инфекции и развивается стремительно;
- Затяжная. То есть, заболевание длиться долгое время, без видимых улучшений.
- По тяжести:
- Легкая степень. В основном на этом этапе пневмония быстро лечится без каких-либо осложнений;
- Средняя степень;
- Тяжелая степень;
- Крайне тяжелая степень. То есть в данном случае пневмония наносит серьезный вред пациенту, она может привести к различным осложнениям.
- По размещению;
- Односторонняя пневмония. То есть, поражена только одна сторона легкого;
- Двусторонняя пневмония. Поражены обе стороны.
- По этиологии:
- Бактериальная, вызвана бактериями;
- Паразитарная, вызвана паразитами;
- Грибковая, вызвана грибками
- Вирусная, вызвана вирусами.
ВРАЧИ РЕКОМЕНДУЮТ!
Основной причиной бронхита, сопровождающегося мокротой, является вирусная инфекция. Заболевание возникает из-за поражения бактериями, а в некоторых случаях – при воздействии аллергенов на организм.
Сейчас можно спокойно приобрести превосходные натуральные препараты, которые облегчают симптомы болезни, а в срок до нескольких недель позволяют полностью избавиться от заболевания.

