Содержание:
Диагностика заболевания нужна ли она
Если смотреть на статистику коклюша, которую выдают постсоветские страны, то можно удивиться, что вспышки опасного инфекционного заболевания фиксируются крайне редко.
Родителям! Если педиатр подозревает коклюш и направляет на лабораторную диагностику, то отказываться от нее не нужно! С помощью этого обследования можно выяснить, что на самом деле происходит с малышом.
Дело в том, что врач вправе поставить этот диагноз лишь после его лабораторного исследования. В противном случае, даже если симптомы коклюша «на лицо», то доктор, скорее всего, в амбулаторной карте запишет «острый бронхит» или «ОРВИ».
По секрету! Педиатры на самом деле не рискуют «от себя» ставить диагноз «коклюш» привитому ребенку. Любая проверка обязательно поинтересуется заболеванием, ведь диагноз не шуточный. Родители тем временем тоже спросят, почему у ребенка коклюш, если он привит по график у (напомним, что первые три вакцинации проводятся в 3, 4 и 5 месяцев, а ревакцинация – в полтора года). По факту привитые дети тоже болеют этой болезнью, но в более легкой форме.
Методы диагностики, которые важно пройти, если замучил коклюшеподобный кашель:
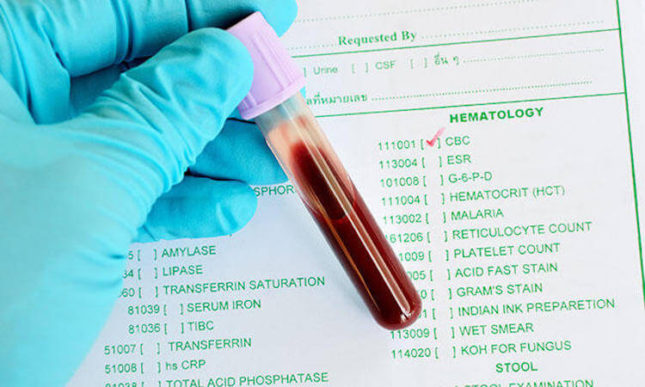
- бактериологическое исследование мокроты – выделается возбудитель коклюша;
- общий анализ крови – показывает воспалительные процессы (повышено СОЭ, увеличено количество лейкоцитов, лимфоцитов, нейтрофилов);
- серогологический анализ (РНГА, РА, РПГА) – выделение в сыворотке крови антител, которые свидетельствуют об иммунитете, появляющийся после перенесенного заболевания или вакцинации;
- иммуноферментный анализ (ИФА) – проводится на четвертой неделе заболевания, определяются антитела к коклюшному токсину, ФГА и общего комплекса (коклюшный токсин, ФГА и пертактин);
- ПЦР-исследование – ранняя диагностика инфекционного заболевания, основанная на молекулярно-генетическом методе, который позволяет выявить ДНК искомой бактерии.
Также к методу диагностики можно отнести флюорографию. Инструментальное исследование поможет исключить другие, схожие по признакам заболевания, такие как туберкулез, пневмонию, бронхит.
При кашле необходимо малыша показать специалисту.
Симптомы
Обычно заболевание длится 1,5-2 месяца. Однако нередко течение недуга осложняется и может продолжаться до 3 месяцев. Наиболее часто заболевание проявляется:
- кашлем;
- насморком;
- повышением температуры тела;
- общим недомоганием и усталостью;
- мышечной болью;
- головной болью;
- увеличением лимфатических узлов;
- потерей аппетита.
Характерный приступообразный кашель – главный симптом коклюша. Развитие спазматического кашля при коклюше проходит несколько стадий:
- Катаральная, или продромальная стадия. Начальный период заболевания длится до 3 недель. Вначале появляется насморк, частый и сухой кашель, может незначительно повыситься температура. Характер кашля – неинтенсивный, напоминающий простудный. Поскольку на этом этапе симптомы заболевания выражены нечётко, больному часто ставят другие диагнозы: бронхит, ОРВИ. Заболевший может продолжать распространять инфекцию среди здоровых людей. На катаральной стадии коклюш наиболее заразен. По истечении 2 недель кашель становится сильнее, особенно в ночное время. При приобретении кашлем приступообразной формы, недуг переходит в следующую стадию.
- Пароксизмальный период. Этот период может длиться 2-3 месяца. Кашель приобретает характерную форму – приступообразную, или спазматическую. Такой кашель настолько специфичен, что спутать его с признаком другого заболевания невозможно.
Кашель, типичный для коклюша, представляет собой приступообразную серию кашлевых толчков, которые быстро и без остановки следуют один за другим. Таких толчков может быть до 15 за один приступ. Во время них больной не может передохнуть, только после окончания кашлевого приступа человек может сделать глубокий вздох. Часто такой вздох сопровождает специфический свистящий звук – реприз. Он образуется в результате спазма и сужения голосовой щели.
Нормальные вздохи сменяются новым пароксизмом, во время которого может выделяться много вязкой мокроты. Возникает влажный кашель. Младенцы и дети младшего возраста часто глотают мокроту, однако она может отделяться через ноздри в виде пузырей.

На этой стадии наблюдается рвота, которая возникает в результате отхождения густой мокроты. Приступ характеризуется покраснением или посинением лица больного. Во время кашлевых толчков до отказа высовывается язык, и его уздечка может травмироваться о зубы. Часто наблюдается кровоизлияние под слизистые оболочки конъюнктивов глаз.
Во время кашлевых толчков человек теряет свою силу. После приступов больной сильно утомлён, при особо тяжёлом течении недуга – общее состояние здоровья ухудшается. Степень тяжести течения заболевания зависит от частоты и длительности приступов. Начало пароксизмальной стадии болезни характеризуется высокой интенсивностью кашля, к концу периода – приступы ослабевают и уменьшается их продолжительность.
У младенцев и детей до года коклюш протекает в очень тяжёлой форме по причине отсутствия типичного кашля. Во время приступа у маленького ребёнка на время может остановиться дыхание. Такая остановка несёт большую опасность для жизни малыша. И-за недостатка кислорода у ребёнка могут развиться осложнения или различные нервные нарушения.
- Выздоровление. На финальном этапе наблюдается стихание кашля и снижение его силы. Приступы становятся реже, улучшается аппетит и сон. В течение длительного времени после излечения недуга человека может мучить остаточный кашель. Такой кашель может наблюдаться на протяжении года после перенесённого коклюша. Это объясняется сильным раздражением кашлевого центра и перевозбуждением его клеток, которые провоцируют появление симптома уже после выздоровления. Излечение такого кашля медикаментами невозможно – он проходит со временем сам. В этот период важно беречься от развития любых инфекционных патологий.
Стадия разгара болезни характеризуется ярким симптомом – специфическим кашлем, поэтому недуг на данном этапе легко диагностируется. На ранних стадиях наиболее эффективно болезнь определяется бактериологическим исследованием выделяющейся при кашле мокроты. Для этого при откашливании собирают слизь. Анализ можно провести с помощью мазка, который берут из ротовой полости. Выявить заболевание помогает назначение дополнительных диагностических методов: серологических анализов, общего анализа крови, ПЦР.
Профилактика
Если выясняется факт контакта с носителем коклюша, то возникает необходимость полного медицинского обследования.
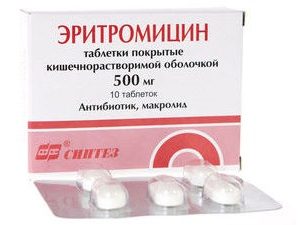
Для предотвращения заражения могут быть использованы Эритромицин или Гамма-глобулин.
Профилактика заболевания должна осуществляться с первых дней жизни ребенка. Вакцинация от коклюша поможет в значительной степени снизить риск заражения.
Профилактическими мерами против коклюша являются следующие рекомендации:
- Если вспышка заболевания выявлена в детском саду, то ребенка обязательно надо обследовать и предпринять медикаментозные меры профилактики коклюша.
- Детям с низким иммунитетом рекомендуется проводить как можно меньше времени в местах большого скопления людей и ограничить их контакт с детьми.
- Ребенку необходимо создавать условия, отвечающие санитарным требованиям (регулярная смена постельного белья, влажная уборка и проветривание комнаты).
- При появлении у ребенка кашля, который не устраняется лекарственными средствами в течение длительного времени, необходимо обязательно сдать анализы на коклюш.
График вакцинации
Вакцинация коклюша является плановой. Для достижения максимального результата и создания полноценной защиты ребенка необходимо соблюдать график.
Дети, не прошедшие вакцинацию, находятся в группе риска заражения коклюшем.
После прививки у ребенка формируется иммунитет к коклюшной палочке. Если заражение произойдет, то протекать оно будет в легкой или бессимптомной форме.
График вакцинации:
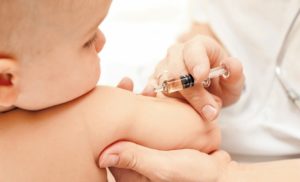
- первая прививка делается ребенку в три месяца;
- вторая вакцинация необходима в 4,5 месяцев;
- третья вакцина назначается в 6 месяцев;
- допустима однократная вакцинация в 18 месяцев.
Некоторые дети могут тяжело переносить вакцинацию от коклюша. Последствиями прививки могут стать судороги, повышение температуры или другие негативные симптомы. Сохранение такой симптоматики возможно до двух дней.
Перед проведением вакцинации врачи обязательно исключают наличие противопоказаний (заболевания крови, сердца, нервной систем и пр.). В медицинской практике прививка против коклюша является самой эффективной профилактикой этой болезни.
Каковы первые признаки дизентерии у ребенка? узнайте прямо сейчас.
Доктор Комаровский о коклюше у детей в этом видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
Симптомы коклюша главное не перепутать с ОРВИ или простудой
Согласно статистике, этому заболеванию подвержены дети в возрасте до пяти лет. Как правило, болеют те малыши, которые посещают детское учреждение.
Очень часто родители «лопатят» интернет в поисках информации, какой при коклюше кашель. На самом деле, это выраженная рефлекторная реакция и ее очень просто «вычислить» по характерным толчкам. Кашель (коклюш) – видео, а также другая полезная информация о заболевании предоставлена в этой статье.
Кашель у ребенка (коклюш), симптомы вначале похожи на обычную простуду. У малыша отмечаются рефлекторные толчки, наравне с этим появляется насморк, температура 37,0-37,5 градусов, поэтому родители спешат скорее предпринять меры: дать противовирусный препарат, растереть грудную клетку и напоить свое чадо горячим молоком с маслом.
Важно! В первые дни малыш считается наиболее заразным. Если такого ребенка отвести в детский коллектив, то высокая вероятность того, что практически все остальные малыши тоже заболеют
Постепенно кашель у детей при коклюше нарастает и уже к 14 дню болезни определяются спазматические атаки, являющиеся отличительной характеристикой инфекционной патологии. Приступ представляет собою поток кашлевых толчков, сменяющихся долгим и свистящим вдохом (реприз или по-другому – «крик молодого петуха»). Повторяющихся циклов может насчитываться до десяти раз, иногда и больше (как выглядит кашель при коклюше – видео внесено ниже в статье).
Во время приступа ребенок возбужден, лицо краснеет и отекает, на склерах глаз возможны мелкие кровоизлияния, также отмечается набухание вен на шее (смотрите фото). При кашле язык сильно высунут, из-за чего возможно повреждение уздечки (происходит ее растягивание). Кашлевые атаки заканчиваются отхождением прозрачной мокроты или рвотой (см. Кашель до рвоты у ребенка: как помочь малышу).
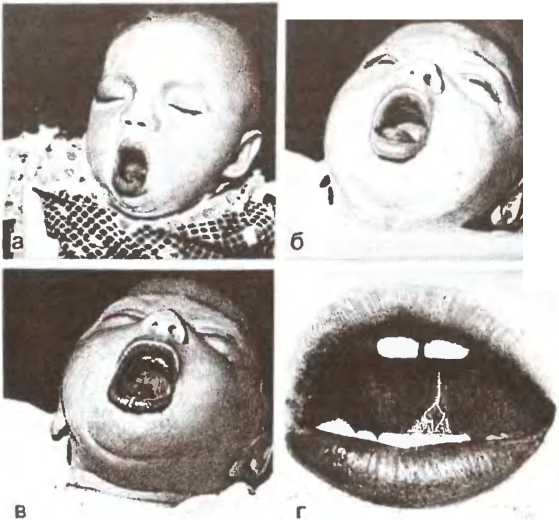
Приступообразный кашель при коклюше.
Особенно опасно возникновение репризов у грудничков. На фоне этих приступов у детей нередко развивается апное (кратковременная задержка дыхания), а также судорожное подергивание мышц всего тела. Характер кашля при коклюшеу малышей не всегда заканчивается репризами – он может быть просто сильным и сопровождать рвотными рефлексами.
В зависимости от тяжести инфекционного процесса, количество репризов в сутки может составлять от пяти до пятидесяти раз. Фактором, провоцирующий кашлевой толчок, служит что угодно: высмаркивание слизи, чихание, пение или физическая нагрузка.
Приступ сухого кашля чаще наступает в ночное время суток, что приносит больному массу неудобств. Особенно тяжело его переносят малыши, так как они хотят спать, но спастические атаки не позволяют успокоиться.
В итоге ребенок теряет силы, становится вялым, раздражительным, у него пропадает аппетит и в итоге он теряет вес. Коклюш может осложниться бронхитом, пневмонией, энцефалопатией, также нередко на фоне сильного кашля развиваются пупочные грыжи и носовые кровотечения.
Продолжительность спастического цикла составляет до 3-4 недель, после чего сила кашля идет на спад. Теперь наступает новый период, который ведет к заметному улучшению состояния и длится около 2-3 недель.
Процесс выздоровления
Заключительная стадия заболевания считается самой продолжительной, остаточный кашель коклюшный наблюдается от месяца до года. Замечено, что у детей с крепкой иммунной системой симптоматика проходит значительно быстрее, нежели у тех, которые часто болеют или в анамнезе имеют хронические болезни дыхательных путей (частые бронхиты (см. ), пневмонии, бронхиальная астма).
Столь длительный период остаточного кашля объясняется тем, что в период болезни происходило чрезмерное раздражение клеток кашлевого центра, поэтому нервные импульсы еще длительное время будут провоцировать рефлекторные толчки. В этом периоде следует как можно сильнее оберегать малыша от простуд, ОРВИ, бронхита или гриппа, в противном случае имеются все шансы длительного и тяжелого течения этих патологий.
Коклюш – видео кашля. Предлагаем к просмотру наглядную информацию. Здесь можно подробно узнать о таком симптоме и заболевании, как кашель, коклюш. Слушатьи смотреть запись необходимо, включив звук.
Важно! Видео «коклюшный кашель», а также прочая информация в статье не может служить в качестве самодиагностики и самолечения!
Стадии кашля при коклюше
Он появляется практически всегда, но — важное замечание — далеко не сразу. Более того, поначалу кашель при коклюше можно легко спутать с обычной простудой.
«Включать панику» и сразу же давать ребенку антибиотики все же не стоит, но вовремя посетить педиатра или вызвать его на дом будет нелишне. Если же этого не сделать, кашель быстро «перейдет» на следующую фазу.
Первая стадия
Она редко когда вызывает опасения у родителей, которые ставят малышу «диагноз» ОРВИ или бронхит и начинают отпаивать его горячим чаем. Никакого эффекта такая терапия обычно не приносит, но 1-2 недели состояние маленького пациента остается стабильным. Мокрота есть, но ее относительно немного.
Вторая стадия
Самая тяжелая и опасная. Приступы кашля становятся постоянными, а если ребенок не был вовремя привит, они могут длиться 2-3 месяца. Как лечить маленького пациента? Методов терапии существует достаточно много, но в данном случае решение должен принимать только врач, основываясь на данных лабораторных анализов и общего состояния малыша.
Варианты течения:
- Легкая. Коклюшный кашель относительно редкий — не более 15 коротких приступов в сутки. Общее состояние ребенка удовлетворительное, а необходимость в стационарном лечении не возникает.
- Средняя. Приступы надрывного кашля могут повторяться каждый час. Ребенок беспокойный и нервный, а к простудным эффектам нередко добавляются проблемы с органами ЖКТ (рвота, тошнота).
- Тяжелая. Состояние ребенка крайне неудовлетворительное, а приступы кашля следуют каждые 30-40 минут. Возможна потеря сознания и даже кратковременная остановка дыхания. Вылечить ребенка в домашних условиях практически невозможно, поэтому мы настоятельно рекомендуем соглашаться на стационар.

Общая характеристика кашля:
- приступы чаще всего следуют один за другим с небольшими перерывами;
- основные признаки его начала: першение в горле и внезапное беспокойство;
- серия кашлевых толчков может прерываться внезапным вздохом с характерным свистящим звуком;
- приступ продолжается до тех пор, пока дыхательные пути не станут свободными, а скопившаяся мокрота не будет из них удалена;
- лицо ребенка становится ярко-красным;
- непосредственной причиной начала приступа может стать обычный чих или незначительная физическая нагрузка;
- лающий ночной кашель особо опасен, так как, помимо выраженных простудных эффектов, он сопровождается общим измождением организма;
- если приступ кашля сопровождается рвотой или кровоизлиянием в склеры, немедленно вызывайте врача.
Возможные осложнения:
- бронхиты;
- энцефалопатия;
- носовые кровоизлияния;
- пневмония;
- пупочные грыжи.
Строго говоря, описанные осложнения провоцируются не кашлем как таковым, а бактерией, вызвавшей коклюш. Но при легкой и средней форме течения болезни (когда приступы удается контролировать) вероятность их появления крайне низка. Чаще всего они провоцируются именно изматывающим, «серийным» кашлем.

Третья стадия
Выздоровление. Приступы кашля становятся все более редкими, а общее состояние ребенка значительно улучшается. Нормализуется сон, возвращается аппетит, а риск осложнений, наоборот, снижается.
Четвертая стадия
Кашель после коклюша может длиться еще около года, но родителям не стоит беспокоиться по этому поводу. Степень выраженности остаточных явлений зависит от состояния иммунитета, наличия тех или иных осложнений и правильности лечения, но какой-либо врачебной помощи в данном случае чаще всего не требуется. Полная стабилизация состояния ребенка наступит только тогда, когда «успокоится» кашлевой центр.
Какой для этого понадобится срок? В редких случаях процесс может затянуться до года. Все это время ребенку рекомендовано незначительное ограничение физических нагрузок и мероприятия, направленные на повышение иммунитета. А при наличии соответствующих показаний родители могут давать ему специальные средства от кашля, хотя злоупотреблять ими все же не следует.
Лечение коклюша народными средствами
Средства народной медицины неэффективны в борьбе с коклюшем, но такие препараты облегчают состояние малыша, поэтому их можно включить в комплексную терапию патологии, но только после консультации со специалистом.
1. Компресс на основе масел
Для приготовления средства потребуется:
- камфорное масло – 1 часть;
- касторовое масло – 1 часть;
- уксус – 1 часть.
Продукты смешивают и в полученном средстве пропитывают отрез марли. Компресс кладут на грудь ребенку и оставляют на несколько часов. Такую процедуру не проводят в младенческом возрасте и при сверхчувствительном эпидермисе. Манипуляцию выполняют только по разрешению врача.
2. Отвар на основе чеснока
Необходимые компоненты:
- чеснок – 5 зубцов;
- вода – 200 мл;
- меды – 1 маленькая ложка.
Чеснок очищают и нарезают тонкими пластинами. Продукт заливают водой и ставят отваривать. Средство доводят до кипения, убавляют огонь и варят в течение 5 минут. После этого препарат оставляют для остывания, фильтруют и в напиток добавляют мед. Отвар дают ребенку старше 3-х лет по 15 мл до приема пищи трижды в день.
3. Отвар на основе лекарственных растений
Чтобы приготовить такое средство, берут:
- мать-и-мачеху – 1 часть;
- подорожник – 1 часть;
- сосновые почки – 1 часть;
- вода – 200 мл.
растения смешивают и от полученной массы отмеряют 20 гр. Смесь заливают холодной водой и оставляют на 2 часа для настаивания. После этого отвар кипятят. Далее оставляют на 30 минут и фильтруют. Препарат дают ребенку 3 раза в день по 60 мл.
4. Сок редьки
Необходимые продукты:
- черная редька среднего размера – 1 шт.;
- сахар – 2 большие ложки.
Редьку очищают, нарезают кубиками и смешивают с сахаром. После этого продукт ставят в духовку на 120 минут. После этого выделившийся сок сливают и фильтруют. Препарат оставляют до остывания. Дают ребенку после 3-х лет по 1 большой ложке 5 раз в день.
5. Настой на основе подорожника
Для приготовления средства используют:
- измельченный высушенный подорожник – 1 большая ложка;
- вода – 300 мл.
Воду доводят до кипения, и жидкость добавляют к подорожнику. Настой оставляют на полчаса, после чего фильтруют. Напиток дают ребенку по 20 мл 3 раза в день до приема пищи.
6. Настой на основе лукового прострела
Такой настой готовят из таких продуктов:
- луковый прострел – 15 гр;
- вода – 200 мл.
Растение заливают только что вскипевшей водой. Средство настаивают в течение 3 часов. Настой фильтруют и дают ребенка по большой ложке 1 раз в 3 часа.
7. Отвар на основе лекарственного сбора
Для того отвара берут:
- измельченные почки сосны – 1 часть;
- чабрец – 1 часть;
- плоды аниса – 1 часть;
- измельченный корень солодки – 1 часть;
- спорыш – 1 часть;
- вода – 500 мл.
Растения смешивают и от полученной массы отделяют 40 гр. Сбор заливают водой и оставляют для настаивания на 60 минут. Далее средство ставят на огонь и доводят до кипения. Отвар остужают и фильтруют. Дают ребенку в количестве 100 мл трижды в день до приема пищи.
Любое средство народной медицины используют до полного выздоровления. Нельзя применять такой метод в качестве самостоятельного способа терапии и без одобрения врача, в противном случае возникнут нежелательные последствия.
Лечение коклюша
Старшие дети с легкой формой коклюша могут проходить лечение на дому.
Показания для госпитализации:
- Дети в возрасте до года;
- Среднетяжелая и тяжелая форма течения заболевания;
- По эпидемиологическим показаниям (дети из интернатов, домов ребенка);
- При возникших осложнениях, сопутствующих заболеваниях, особенно если они утяжеляют течение коклюша;
- При неблагоприятных бытовых условиях и отсутствии возможности адекватного ухода за ребенком.
Основные методы лечения:
- Режим и уход за ребенком Необходимо обеспечить ребенку спокойную обстановку дома, исключить просмотр телевизора, бурные эмоции, подвижные игры. Если температура тела не повышена, лучше чаще гулять с ребенком на улице (лучше возле источников воды: пруд, река, озеро), но избегать контактов с другими детьми. На свежем воздухе кашель беспокоит ребенка меньше.Комнату, где находится ребенок, необходимо как можно чаще проветривать. Воздух должен быть увлажненным, если нет возможности воспользоваться увлажнителем, можно установить в комнате емкости с водой, развесить мокрые полотенца, особенно это необходимо вовремя отопительного сезона.
- Диета Питание больного ребенка должно быть полноценным, лучше уменьшить объем порции и увеличить частоту кормлений. Важно не прерывать грудное вскармливание у младенцев. Старшие дети не должны питаться «всухомятку», так как твердые частички пищи раздражают заднюю стенку глотки и провоцируют кашель. Во время болезни ребенок должен пить много жидкости (чай, морсы, соки, минеральная вода). Необходимо помнить, что жевание тоже может вызвать приступ кашля, поэтому лучше, если пища будет в форме пюре (исключить жевательную резинку!).
- Антибактериальное лечение и специфическая терапия. Применение антибиотиков широкого спектра эффективно в ранние сроки заболевания (в это время возбудитель находится в организме). Антибактериальные препараты назначают в катаральный период и первые дни пароксизмального периода. С этой целью используют макролиды (кларитромицин, ), тетрациклин. Длительность применения составляет 5-7 дней. Допускается использование противококлюшного специфического иммуноглобулина внутримышечно.
- Симптоматическое лечение. Для уменьшения кашлевого рефлекса применяют противокашлевые препараты. Наиболее эффективны в этом случае препараты стоптуссин, синекод.
- Витаминотерапия.
Что происходит в организме
Бордетелла, попадая в организм, стремится проникнуть в определённое место. Она не похожа на банальный вирус, который, оседая в носоглотке, вызывает насморк и боль при глотании. Её цель – органы, покрытые эпителием с выростами (ресничками). Это трахея, гортань, бронхи.
Прикрепляясь к ним, бактерия размножается, выделяет токсины. В результате клетки эпителия начинают продуцировать большее количество слизи. Но выведение её из дыхательных путей нарушено из-за повреждения ресничек. Слизь скапливается, провоцируя раздражение и возникновение кашлевого рефлекса.
Токсины же, попадая в сосудистую сеть, разносятся с током крови по всему организму. Проникая в органы и ткани, нарушают работу на тонком биохимическом уровне. В клетках развивается кислородное голодание (гипоксия), от этого страдают практически все системы органов.
При попадании коклюшного токсина в центральную нервную систему в кашлевом центре головного мозга формируется очаг постоянного возбуждения (доминанта). Поэтому кашель затягивается.
С этих пор воздействие практически любого раздражителя будет приводить к кашлевому приступу. И даже спустя месяц, когда ни бордетеллы, ни её токсинов в организме уже не будет, эффект сохраняется.
Профилактика коклюша

Профилактика коклюша включает в себя:
- Соблюдение правил личной гигиены;
- Избегание переохлаждения организма, стресса;
- Употребление продуктов, обогащенных витаминами и микроэлементами;
- В осенне-зимний период избегать закрытых мест с большим скоплением людей;
- Разобщение детей после контакта с носителем инфекции и наблюдение за состоянием их здоровья в течение 14 дней;
- Вакцинация.
Вакцинация против коклюша
Сразу нужно сказать, что прививка от коклюша не дает 100% гарантии безопасности от появления данного заболевания. Врачи отмечают, что данная прививка в основном лишь минимизирует возможность заболеть, а если инфицирование и происходит, то течение болезнь протекает преимущественно в легкой форме без осложнений. Конечно, везде есть исключения.
На сегодняшний день существуют следующие вакцины от коклюша:
- «Инфанрикс» — бесклеточная вакцина против дифтерии, коклюша и столбняка;
- «Тританрикс» — вакцина против коклюша, столбняка, дифтерии и гепатита В;
- «Тетракок» — вакцина против коклюша, дифтерии, столбняка и ;
- «АКДС» — адсорбированная коклюшно-дифтерийно-столбнячная вакцина. Данная вакцина по многочисленным источникам и отзывам имеет достаточно много осложнений, поэтому многие врачи рекомендуют применять иные вакцины.
После первой вакцинации, через 1,5-2 года делают ревакцинацию.
Иммунитет к инфекции более стойкий, нежели после вакцинации.
Лечение
В большинстве случаев допускается амбулаторное лечение заболевания, без необходимости госпитализации. Но в некоторых случаях, например, если болен ребенок до года или наблюдаются осложнения, то пациента госпитализируют.
При коклюше у детей и взрослых часто возникает спазматический кашель.
Поэтому очень важно знать, как облегчить кашель. Взрослым справиться с приступом немного легче, чем малышам, но приятного все равно мало.
А купирование приступа у детей до 3 лет крайне важно, у них кашель может привести к тяжелым последствиям.
Болезнь лечат медицинскими препаратами, часто антибиотиками, так как народные средства или лекарства на растительной основе могут оказаться недостаточно эффективными.
Медикаментозное
При катаральной стадии проводится терапия, направленная на уничтожение возбудителя. Это курс антибиотиков, которые принимаются 5 – 7 дней. Чаще всего это препараты, содержащие пенициллины (Ампициллин, Аугментин и т. д.). Когда средства данной группы назначать по каким-либо причинам нельзя, то используются антибиотики из макролидовой или аминогликозидной групп (Эритромицин, Гентамицин). Если прием таблеток при коклюше вызывает приступ кашля, то их вводят внутримышечно. А при лечении серьезных случаев в стационаре возможно и внутривенное введение.

При катаральной стадии проводится терапия, направленная на уничтожение возбудителя при помощи Ампициллина.
Еще одна часть терапии направлена на подавление рефлекса кашля в головном мозге. Для этой цели назначаются средства от кашля (Синекод), нейролептики (Аминазин), иногда для снятия отека назначаются антигистаминные средства. При нехватке кислорода рекомендуется применение специальных масок и подушек.
Для поддержания организма используются различные витаминные комплексы и средства, стимулирующие иммунитет.
Диета
Больным полагается специальная диета, в соответствии с возрастом. Пища не должна быть слишком холодной или горячей, а также слишком острой или грубой, чтобы не раздражать горло и не провоцировать кашель и рвоту. При очень тяжелых приступах дают только воду и сок. Однако в любом случае кормить надо небольшими порциями, выждав некоторое время после очередного приступа кашля.
Нельзя употреблять в пищу следующие типы продуктов:
- пряности;
- твердое печенье;
- сухую и соленую еду;
- жирное, в том числе супы, мясо и рыбу;
- орехи;
- полуфабрикаты;
- консервы;
- копченые продукты;
- фастфуд.

При коклюше нельзя употреблять в пищу жирную еду.
С затуханием симптомов можно порекомендовать фрукты, нежирный куриный бульон, каши, вареные овощи. Если прием пищи вызвал рвоту, то кормление стоит повторить.
Контроль влажности помещения
Всем заболевшим рекомендуется как можно чаще бывать на свежем воздухе и избегать повышенных физических или эмоциональных нагрузок. Прогулки уместны, если нет температуры, а на улице не меньше -5 градусов. В зависимости от самочувствия и погоды можно гулять от 20 минут до полутора часов. В помещении желательно поддерживать оптимальный уровень влажности (примерно 60%) и температуру 18-20 градусов. Рекомендуется частое проветривание. Контролировать влажность помещения важно, так как сухой воздух раздражает и без того уже поврежденные дыхательные пути. Оптимальным показателем для человека считается 40 – 60%, но при кашле лучше, чтобы влажность находилась ближе к верхней границе нормы, это иногда способно немного снизить частоту приступов и сделать их легче.
Замерить влажность помещения можно бытовым гигрометром (часто можно купить там же, где и комнатный термометр), либо просто включив увлажнитель воздуха, на подобных приборах датчик влажности обычно встроенный.
Во время отопительного сезона влажность в помещении, как правило, на нижней границе нормы или еще меньше, поэтому воздух требуется увлажнять специальными приборами, а если их нет, стоит прибегнуть к подручным средствам. Для поднятия влажности можно использовать декоративный фонтанчик или же просто периодически разбрызгивать из пульверизатора в воду в помещении. Хороший эффект дает и влажная ткань (простыня или полотенце), положенная на батарею, а также тазики или другие емкости с водой.
Лечение коклюша у детей препараты и антибиотики

Лечение коклюша у детей в обязательном порядке включает в себя антибактериальную терапию. От правильно выбора препарата зависит срок течения заболевания и тяжесть состояния малыша.
Наиболее часто используемый антибиотик при коклюше — «Левомицетин», который может быть заменен «Ампициллином» или «Эритромицином». Препараты назначаются для приема внутрь. Внутримышечное и внутривенное введение антибиотиков при коклюше показано только при тяжелом течении заболевания и выраженном рвотном рефлексе на фоне приступов кашля. Суточная дозировка рассчитывается исходя из формулы: 0,05 мг на каждый килограмм веса ребенка, разделенные на 4 разовых дозы.
При отсутствии видимого эффекта спустя 48 часов после назначения препарата, схему терапии меняют путем добавления 1-го или двух препаратов из разрешенных групп.
На ранней стадии болезни возможно специфическое лечение глобулинином с противококлюшными свойствами. Стандартная схема введения — внутримышечно трехкратно 1 раз в сутки по 3 ml.
Отличным средством является оксигенотерапия с использованием кислородных подушек и масок. Параллельно необходимо использовать «Реополиглюкин», раствор «Глюкозы» для внутривенного введения. Эти меры способствуют купированию патологических изменений в легочной ткани и сердечной мышцы.
Нейролептические препараты при коклюше применяются исключительно в спазматическом периоде заболевания. Чаще всего назначаются «Аминазин», «Атропин», «Пропазин». Они воздействуют на частоту и глубину приступов кашля.
Наиболее эффективное противокашлевое средство — сироп «Синекод». Также может использоваться «Коделак Фито», «Либексин», и многие другие. Дозировки рассчитываются исходя из возраста и массы тела ребенка.
Показана комплексная витаминотерапия, применение препаратов, оказывающих иммуностимулирующее действие. Глюкокортикостероиды используют лишь в крайних случаях. Категорически противопоказан препарат «Преднизолон», который может оказывать возбуждающее действие на дыхательный центр.
Стёртые формы у привитых детей
Рассматривая виды коклюша, всегда упоминаются антипичные формы, среди которых особенно выделяется стёртая. Считается, что от коклюша никакая вакцинация не спасает. Но в настоящее время детям нужно делать первую вакцинацию в 3 месяца.
А до 4 лет малыш должен получить 3 прививки с минимальным интервалом в 30 дней. Кроме этого, через 6-12 месяцев после третьей вакцинации необходимо делать одноразово ревакцинацию вакциной АКДС.
Если этого не произошло до 4 лет, тогда её проводят вакциной АДС – для детей 4-6 лет (без коклюшного компонента) или АДС-м (с уменьшенным количеством антигенов) – для детей старше 6 лет.
Дети, прошедшие вакцинацию после 5 лет, теряют защитные свойства и могут подвергаться заражению коклюшем от общения с вирусоносителем. Но они уже не будут переносить тяжёлую форму коклюша. Их атакует стёртая форма инфекции. При этой форме нет удушливого спазматического кашля, а болезнь протекает быстро и без осложнений.
Как распознать коклюшный кашель
На начальных этапах коклюш по своим проявлениям практически ничем не отличается от других острых респираторных вирусных инфекций. Детей беспокоит общая слабость, недомогание, незначительная гипертермия, насморк, кашель. Постепенно приступ кашля усиливается, а ребенок становится более беспокойным и раздражительным. Как же отличить коклюшный кашель?
Только к концу второй недели болезни может появиться характерный для коклюша кашель. Вообще говоря, специалисты начинают подозревать развитие коклюша, если в течение недели ребенок кашляет и состояние ухудшается. В этом случае на второй или даже третьей неделе повышается температура и учащается дыхание.
Судорожный кашель при коклюше начинается в большинстве случаев внезапно. Все начинается с кашлевых толчков, на смену которым приходят глубокие вдохи со свистом и короткие судорожные толчки кашля. Кашель начинается с выдоха. Человек настолько сильно может закашляться, что даже не может снова вдохнуть воздух.
Приступ иногда включает в себя до пятнадцати таких циклов. В день может случать до пятидесяти подобных приступов.
У появления такого специфического кашля есть свой механизм развития, понять который поможет анатомическое строение дыхательной системы. На внутреннее поверхности дыхательных путей есть реснички – это своего рода наросты, которые обеспечивают защиту и увлажнение. Двигаясь, они продвигают бронхиальный секрет, способствуя ее эвакуации из организма. Излюбленным местом обитания коклюшной палочки являются именно эти наросты.
Она постоянно раздражает реснички, заставляя их двигаться. Из-за этого в мозг подаются сигналы, провоцирующие кашлевой приступ. Парадокс коклюша заключается в том, что палочка погибает после того, как активизирует часть мозга, отвечающую за кашель. Постепенно патогенный микроорганизм сам по себе погибает.
Безостановочный лающий кашель — отличительный признак коклюша.
Осложнения коклюша
Тяжелая форма коклюша может приводить к длительной гипоксии, нарушениям кровоснабжения тканей головного мозга и миокарда.
Длительная гипоксия является причиной структурных изменений органов, расширения желудочков и предсердий, опасных патологий, связанных с нарушениями мозговой активности.
Как правило, осложнения коклюша возникают вследствие неправильно выбранной тактики терапии или несоблюдения назначений врача. Опасно также самостоятельное лечение заболевания, особенно если родители легкомысленно уверены в том, что у ребенка – ОРВИ. Следует запомнить – болезнь нельзя лечить, как ОРВИ и ОРЗ.
Коклюш у детей может осложняться пневмониями, бронхиолитом, эмфиземой легких, плевритом. Нередко наблюдается развитие вторичного астматического комплекса с регулярными приступами удушья на фоне вирусных заболеваний дыхательных путей.
Большинство осложнений относятся к вторичным бактериальным инфекциям. На фоне ослабленного иммунитета и сокращения интенсивности движения лимфы в легочной ткани начинаются застойные явления, что обуславливает формирование благоприятной микрофлоры для присоединения стафилококковой, стрептококковой, пневмококковой и синегнойной патогенной инфекции.
Профилактика
Главная мера по профилактике коклюша – вакцинация. Сколько бы ни высказывались противники обязательной вакцинации против коклюша, факт остается фактом: если ребенка не привить, риск заболеть у него довольно высок, особенно если малыш активно контактирует с другими детьми. И этот риск неуклонно возрастает одновременно с ростом отказов и необоснованных медицинских отводов от прививок.
Вакцинация, выполненная здоровому (или почти здоровому, не имеющему противопоказаний) ребенку практически безопасна. Наиболее частый неприятный эффект от нее – это температура и боли в месте введения вакцины, но и этих эффектов можно избежать в случае применения современных очищенных вакцин (таких, как «Инфанрикс» или «Пентаксим»). Заболевание коклюшем вследствие самой прививки – это миф, поскольку вакцина не содержит живых бактерий.
Уважаемые родители, поверьте, что легче подготовиться к плановой вакцинации и сбить температуру после прививки (или потратиться на импортную очищенную вакцину), чем в течение нескольких месяцев наблюдать изматывающие приступы кашля у вашего малыша и не иметь возможности как-то облегчить их. Конечно, существуют случаи, когда вакцинация от коклюша действительно противопоказана, но это касается детей с тяжелой патологией центральной нервной системы и некоторых других заболеваний. Но и в этих случаях рекомендуется периодически оценивать состояние ребенка, взвешивая степень риска осложнений от вакцинации и риск осложнений от возможного заражения коклюшем.

