Содержание:
Гортань представляет собой многофункциональный орган, который отвечает за дыхательную функцию и голосообразование. Она сверху плавно переходит в глотку, а ниже с ней соединяется трахея.
При дыхании через нее проходит весь поступающий в легкие воздух, поэтому при выявлении в воздухе посторонних частиц, возникает обратный эффект – кашель. Нередко из-за этого появляется боль в гортани в области кадыка.
Хрящи гортани
Надгортанник (рис. 2, а, 4) состоит из эластического хряща, который входит в верхнюю вырезку щитовидного хряща так называемым стебельком и прикрепляется с внутренней стороны к пластинам этого хряща, образуя бугорок надгортанника (б, 1). Задняя поверхность надгортанника покрыта многочисленными ямками, в которых размещаются гроздевидные слизистые железы. В этих железах нередко развивается воспаление, заканчивающееся абсцессом надгортанника.

Рис. 2. Вид гортани сзади: а — мышцы гортани: 1 — язычок; 2 — нёбная миндалина; 3 — корень языка; 4 — надгортанник; 5 — черпалонадгортанная мышца; 6 — косые черпаловидные мышцы; 7 — перстнещитовидная мышца; 8 — задняя перстнечерпаловидная мышца; 9 — пластинка перстневидного хряща; 10 — поперечная черпало-черпаловидная мышца; 11 — боковая язычно-надгортанная складка; б — полость гортани: 1 — бугорок надгортанника; 2 — желудочковая складка; 3 — голосовая складка; 4 — наружная щиточерпаловидная складка; 5 — перстневидный хрящ; 6 — щитовидная железа; 7 — перстнещитовидная мышца; 8 — голосовая мышца; 9 — желудочки гортани; 10 — щитовидный хрящ
Внутреннее строение гортани представлено на рис. 3. Передняя поверхность надгортанника посредством широкой связки (а, 7) соединена с телом и рогами подъязычной кости. У детей и у некоторых взрослых надгортанник представлен в виде полусвернутого листка, прикрывающего вход в гортань. Такой надгортанник является существенным препятствием при осмотре гортани методом непрямой ларингоскопии.

Рис. 3. Внутреннее строение гортани при удаленной правой пластинке щитовидного хряща: а — эластический конус и четырехугольная перепонка: 1 — подъязычно-надгортанная связка; 2 — медиальная перстнещитовидная связка; 3 — четырехугольная мембрана; 4 — щитовидный хрящ; 5 — складка преддверия; 6 — голосовая складка; 7 — эластический конус; 8 — перстневидный хрящ; 9 — подъязычно-щитовидная мембрана; 10 — боковая подъязычно-щитовидная связка; б — мышцы и связки гортани (правая сторона; сагиттальный срединный разрез): 1 — боковая подъязычно-щитовидная связка; 2 — медиальная перстнещитовидная связка; 3 — перстнещитовидная мышца; 4 — щиточерпаловидная мышца; 5 — голосовая складка; 6 — складка преддверия; 7 — щитонадгортанная мышца; 8 — срединная подъязычно-щитовидная связка
Щитовидный хрящ расположен на перстневидном хряще. Его пластинки, соединяющиеся впереди под углом 38°, защищают внутренние структуры гортани от внешних механических воздействий. У верхнего края угла щитовидного хряща имеется верхняя вырезка (а, 10). К наружной поверхности пластинок щитовидного хряща прикрепляются парные грудинощитовидные и щитоподъязычные мышцы, первые из которых опускают гортань, вторые поднимают ее. Задние края пластинок щитовидного хряща переходят в верхние и нижние рога. Верхние рога (а, 1) посредством подъязычно-щитовидных связок (а, 13) соединены с рогами подъязычной кости (а, 14). От передней вырезки и всего свободного края щитовидного хряща кверху идет срединная подъязычно-щитовидная связка (а, 12). Спереди и с боков нижний край щитовидного хряща соединяется с дугой перстневидного хряща посредством широкой перстнещитовидной связки (а, 9).
Перстневидный хрящ служит основанием гортани; снизу он прочно связан с трахеей, а сверху и спереди — со щитовидным хрящом посредством связочного аппарата и соответствующих суставов. Эти суставы образованы суставными поверхностями перстневидного хряща и нижних рогов щитовидного хряща (см. рис. 1, а, 4).
Черпаловидные хрящи получили свое название от формы их движения, напоминающего встречное движение весел во время гребли. Эти хрящи имеют форму трехгранной пирамиды и расположены на верхнезаднем крае пластинки перстневидного хряща, с которым соединены перстнечерпаловидными суставами. На каждом черпаловидном хряще имеется голосовой отросток, к которому прикреплена голосовая складка, сходящаяся кпереди в углу щитовидного хряща с голосовой складкой противоположной стороны. К голосовым отросткам и перстневидному хрящу прикрепляется ряд мышц гортани (см. рис 1, а, 5-8)
Все хрящи гортани, состоящие из гиалинового хряща (кроме надгортанника) начинают пропитываться солями кальция с 25-30-летнего возраста. Процесс оссификации хрящей гортани неуклонно прогрессирует, и к 65 годам окостенение гортани становится полным. Частично этот процесс может охватывать и связочный аппарат, ввиду чего хрящи гортани становятся малоподвижными, ее акустические свойства «тускнеют» голос слабеет, становится глуховатым и дребезжащим (старческий голос).
Патологии трахеи
В медицине принято выделять несколько разновидностей патологий трахеи: пороки развития, повреждения, заболевания и рак трахеи.
Пороками развития могут считаться:
- агенезия. Эта патология встречается в единичных случаях, а определяют ее тогда, когда трахея имеет слепое окончание и не соединяется с бронхами. Появляющиеся на свет дети с подобным пороком являются нежизнеспособными.
- Стеноз. В медицинской практике это заболевание встречается двух видов — обтурирующий и компрессионный. В первом случае внутри трубки находится препятствие, мешающее нормальному функционированию трахеи. А во втором присутствуют сосуды с патологией или опухоли, которые оказывают давление на трахею. Успешно лечить стеноз можно в основном посредством хирургической операции.
- Свищи. Это довольно редкая патология. Они бывают неполными или полными. В первом случае свищи имеют слепое окончание, а во втором открываются на кожу шеи и в трахею.
- Кисты. В большинстве случаев врачи дают благоприятный прогноз на излечение этого заболевания. Лечение предполагает лишь один вариант — проведение операции.
- Дивертикулы и расширение трахеи. Их появления связывают с врождённой слабостью мышечного тонуса стенки трахеи.
- Повреждения трахеи. Бывают двух видов — закрытые и открытые. В первом случае имеются в виду разрывы, возникшие в результате травм груди, шеи и интубации трахеи. Что касается открытых, то под ними понимаются огнестрельные, колотые и колото-резаные ранения.
Среди заболеваний трахеи чаще всего у людей диагностируют следующие:
- воспаление. Может развиваться в острой или хронической форме. Чаще всего воспалительный процесс становится осложнением бронхита. Если же воспаление перешло в хроническую форму, то это сигнализирует о начале развития склероза или туберкулеза. Источниками воспалительного процесса часто становятся грибы Aspergillus, Candida, Actinomyces.
- Приобретённые стенозы. В медицинской практике принято выделять три вида патологий — первичные, вторичные и компрессионные. Появление первичных стенозов часто происходит на фоне трахеостомии или в результате продолжительной интубации трахеи. Еще возникновение стенозов может быть вызвано физическими, механическими или химическими травмами.
- Приобретенные свищи. По статистике, они возникают из-за травмы или развития определенных патологических процессов в трахее и близлежащих органах. Так, их появление может быть связано с повреждением околотрахеальных лимфатических узлов при туберкулезе, вскрытии или нагноении врожденной кисты средостения. Еще одной причиной может быть распад опухоли пищевода или трахеи.
- Амилоидоз. Представляет собой патологию, при которой возникают в большом количестве подслизистые отложения амилоида, имеющие форму опухолевидных образований или плоских бляшек. Главным последствием развития амилоидоза является сужение просвета трахеи.
- Опухоли. Их принято разделять на первичные и вторичные. Первичные чаще всего обнаруживаются в стенках трахеи, вторичные возникают в результате прорастания соседних органов злокачественными опухолями. На сегодняшний день известно о 20 видах доброкачественных и злокачественных опухолях. У детей чаще всего обнаруживают доброкачественные новообразования. Частота обнаружения доброкачественных и злокачественных опухолей у взрослых пациентов примерно одинакова. Чаще остальных у больных диагностируют такие формы злокачественных новообразований, как плоскоклеточный рак трахеи, саркома и гемангиоперицитома. Общим признаком всех раков трахеи является то, что они со временем прорастают ее стенку и выходят за ее границы.
Опухолеподобные образования гортани
Гиперпластические узелки гортани. Гиперпластические узелки гортани представляют собой заболевание соединительнотканного происхождения, чаще всего патология распространена среди пациентов, чья деятельность связана с необходимостью много говорить на публике.
Диффузные полипозные образования. Полипозные образования могут отличаться разным размером, цветом и формой, чаще всего они локализуются на голосовых связках, реже их можно найти в зоне передней комиссуры голосовой складки, в большинстве случаев полипы развиваются с двух сторон.
Интубационная гранулема. Заболевание встречается достаточно редко, патолгия возникает при продолжительной интубации (хирургической операции, которая проводиться при удушьи) или вследствие неправильно подобранной интубатационной трубки.
Интубационная гранулема может возникать в малоподвижных участках голосовых связок, где происходит соприкосновение голосовых складок с трубкой. Патология развивается в результате сдавливания сосудов и нарушения процессов кровообращения.
Контактная гранулёма. Болезнь возникает вследствие хронической или острой травмы гортани, ее можно отнести к дегенеративно-пролиферативным изменениям.
После хронической травмы, возникшей в результате повышенных голосовых нагрузок, в области отростка черпаловидного хряща нарушается питательная функция слизистой гортани. На этом фоне развивается трофическая язва, по краям которой появляются грануляции, покрывающиеся со временем эпителиальным слоем.
Спустя некоторое время такая же язва образуется на голосовом отростке другого черпаловидного хряща, контактная гранулема возникает в результате соприкосновения изъязвлений и гранулем в процессе воспроизведения звуков.
Ларингоцеле. Ларингоцеле представляет собой своеобразную кисту, которая называется также воздушной, он появляется из морганиева желудочка (при наличии слепого отростка и клапанного механизма у его входа).
При наличии опухолей или хронических воспалительных заболеваний происходит сужение входа в опухолевый отросток, при кашле и чихании воздух под давлением распространяется в отростке через просвет, в результате растяжения отростка образуется ларингоцеле или воздушная киста.
Певческие узелки гортани. Певческие узелки чаще всего распространены среди пациентов, деятельность которых связана с речью и голосом. Чаще всего они локализуются на границе между средней и передней частями голосовых связок, единственной жалобой таких пациентов является постепенно прогрессирующая охриплость.
Ретенционная киста гортани наиболее часто локализуется в области голосовых и преддверных связок гортани, относительно больших размеров киста достигает на язычной поверхности надгортанника.
Симптомы болезни варьируются в зависимости от месторасположения кисты, какие-либо неприятные ощущения отсутствуют. Первым признаком заболевания являются нарушения голоса, ощущения инородного тела, появляющееся после того, как киста достигает определенных размеров.
Кроме боли в области передней поверхности шеи и грудины, типичным симптомом является также приступообразный кашель.
Заболевания гортани, трахеи и пищевода имеют разные причины, чаще всего это инфекции, воспаления опухоли, факторы риска в каждом отдельном случае отличаются.
Этапы развития трахеи
Зачатки трахеи и легкие человека начинают закладываться уже на 3–4 неделе развития плода с появления тонкой полосы соединительной ткани. По мере формирования тела и внутренних органов малыша проявляется разделение на бронхи, которое носит название «бифуркация трахеи». К моменту рождения все слизистые слои созревают, начиная активно выполнять свои функции после первого вдоха.
В первые месяцы после родоразрешения трахея у малыша имеет размер не более 3 см. Она отличается тонкими и подвижными стенками, поднята высоко на уровне 2–3 позвонка. По мере роста тела она опускается, отделяется от соседних органов и кровеносных сосудов. После 3–4 лет она начинает функционировать более слажено, закрываются лимфодренажные щели и отверстия. Формируется гортанный рефлекс, который выражается в выталкивании инородного тела или кусочка пищи с помощью кашля.
В разные периоды жизни ребенка трахея растет не одинаково. Наблюдаются настоящие скачки роста на протяжении первого полугодия после рождения и во время полового созревания. У подростка 14–15 лет длина трахеальной трубки достигает 9 см, что является нормой для взрослого человека средней комплекции.
Строение трахеи
Надо сказать, что у новорожденных трахея характеризуется воронкообразной формой, а ее длина практически в три раза меньше длины трахеи взрослого человека. Кроме этого, у детей данный орган находится чуть выше, состоит из более тонких и мягких хрящей, а также несколько смещается в правую сторону от срединной линии. Следует также отметить, что в детском возрасте перешеек щитовидки прикасается к трахее в большей степени, чем это происходит у взрослых. Начиная с подросткового возраста, скелетотопия (анатомические пропорции) трахеи приобретает те же признаки, что и у взрослого человека. Надо также отметить, что с возрастом хрящи, образующие трахею, уплотняются, а после 60 лет становятся очень хрупкими и ломкими.
Интересно, что наиболее активно трахея растет в первые полгода жизни человека, а также в период полового созревания. До 14 лет длина трахеи становится больше практически вдовое длиннее, чем в момент рождения.
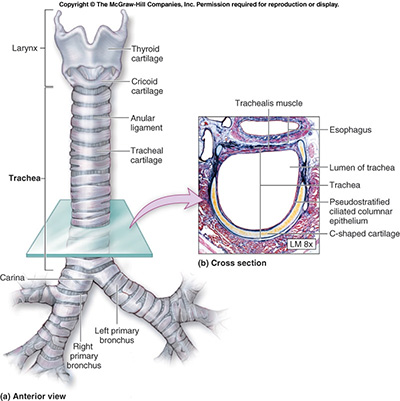
Стенки данного органа состоят из неполных колец хрящевой структуры. Таких колец есть 16-20, причем каждое из них тянется в две трети окружности, т. е. сзади концы хрящей трахеи не соединяются. Благодаря этим кольцам трахея гибкая и пружинная. Гиалиновые кольцевые хрящи трахеи соединяются между собой кольцевыми связями. Задняя стенка трахеи перепончатого строения, утолщена и имеет мышечные пучки, идущие в поперечном и продольном направлении, что обеспечивает активное движение трахеи при дыхании или кашле. Строение трахеи (ее стенок) включает слизистую оболочку, подслизистую основу, мышечно-хрящевую и соединительную оболочки.
Слизистая оболочка данного органа покрыта эпителием мерцательного типа, который характеризуется высокой способностью к всасыванию, что обеспечивает положительный эффект от проведения ингаляций лекарственных препаратов. Такое строение эпителия слизистой обеспечивает самоочищение ее поверхности и позволяет выводить незначительные скопления слизи, что препятствует возникновению воспалительной реакции.
Стоит отметить, что в области голосовых связок и в определенной части надгортанника мерцательный эпителий отсутствует. Кроме этого, следует отметить, что слизистая трахеи имеет много лимфоидной ткани и слизистых желез, протоки которых открыты на поверхности слизистого шара. По обе стороны от трахеи размещается медиастинальная плевра. Артериальная кровь поступает к трахее благодаря трахеальным ветвям нижней щитовидной артерии, аорты и грудной артерии. Венозная кровь от трахеи оттекает в плечеголовные вены.
Лимфатические сосуды данного органа впадают в шейные и трахеобронхиальные лимфатические узлы. Иннервация трахеи обеспечивается трахеальными ветвями возвратных нервов гортани. Кроме этого, в иннервации этого органа участвует парный симпатический ствол.
Распространенные заболевания и травмы трахеи
Проблемы с формированием органа могут наблюдаться уже на стадии эмбрионального развития. Одним из серьезных пороков, требующих немедленного оперативного вмешательства, является атрезия. При этом закрыто отверстие в нижней части трубки, а трахея и бронхи не связаны между собой, отсутствует дыхание. Такие малыши попадают на операционный стол через несколько часов после рождения, но имеют низкий процент выживаемости.
Не менее опасные и тяжелые заболевания трахеи, которые встречаются в раннем возрасте:
- Врожденный стеноз трахеи. Хрящевые кольца не расширяются при дыхании или вовсе отсутствуют у ребенка.
- Коллапс трахеи. Возникает как аномалия развития или результат генетического сбоя. При пороке хрящевая ткань настолько мягкая, что не может выполнять свои функции.
При своевременной диагностике многие дефекты можно обнаружить на 2–3 триместре во время проведения ультразвукового исследования плода. Поэтому специалисты стараются как можно быстрее провести операцию по устранению проблемы. При правильной терапии к 3 годам все проявления исчезают, трахея и бронхи функционируют стабильно.
У некоторых детей в дошкольном возрасте диагностируется дискинезия трахеи. Патология проявляется по мере роста малыша в виде снижения подвижности хрящевых соединений.
Симптомы патологии напоминают воспалительный процесс:
- дыхание поверхностное;
- постоянная одышка;
- потливость;
- головокружения;
- жалобы на присутствие комка в горле;
- отказ от глотания твердой пищи;
- голос становится сиплым;
- появление кашля без выделения мокроты.
Многие болезни трахеи формируются в зрелом возрасте на фоне частых простуд, бронхита или ларингита.
Наиболее распространенные проблемы, с которыми встречаются пациенты:
- Воспаление трахеи. Слизистая оболочка часто воспаляется при простудных заболеваниях органов дыхания, гриппе, ОРВИ, бронхите. Иногда диагностируется хроническая форма болезни, более характерная для туберкулеза, астмы.
- Амилоидоз. В нижнем слое, примыкающем к хрящам, формируются мельчайшие бляшки. Они дают отек, уменьшающий диаметр трубки и нарушающий процесс поступления кислорода в легкие.
- Доброкачественные новообразования. У пациентов старше 35 лет может возникнуть опухоль типа фибромы или папилломы, перекрывающие просвет при разрастании. Они дают боль в трахее, сложности с поступлением кислорода в легкие и другие неприятные моменты.
Иногда патологические процессы во внутренних органах приводят к появлению болезненного свища. Трахея и пищевод расположены настолько близко, что гнойник в полости последнего может затронуть хрящевые кольца. При запущенном состоянии возможен прорыв очага с гноем, попадание опасного содержимого в дыхательную систему, кровь человека.
В последние годы наблюдается рост такого осложнения как рак трахеи. Злокачественные опухоли произрастают из ряда соединительных клеток, затрагивают расположенные вокруг лимфатические узлы. Среди наиболее прогрессирующих кистозная и аденоидная форма, саркоидоз, мелкоклеточный тип онкологии. Учитывая небольшое количество нервных окончаний, период разрастания проходит безболезненно, поэтому многие пациенты поздно узнают о заболевании, когда лечение трахеи уже малоэффективно.
Отдельно выделяются травмы, полученные разным способом: при сдавливании грудной клетки, огнестрельном или ножевом ранении, падении с высоты.
Если повреждена трахея, симптомы зависят от вида повреждений, но всегда сопровождаются:
- глухими хрипами;
- шумами при выдохе;
- болями и жжением в груди;
- потерей сознания при кислородном голодании.
Даже при сильном ранении болит трахея умеренно, поэтому многие пациенты старательно терпят дискомфорт, затягивают до внутренних кровотечений, свищей и нагноений. При любой травме следует посетить специалиста для обследования дыхательной системы. Он подберет вариант, как лечить трахею, чтобы снизить риск осложнений.

